
Анатомия
Стбильность коленного сустава осуществляется за счет большого числа связок, среди которых можно выделить четыре основных: передняя и задняя крестообразные связки, большеберцовая коллатеральная связка (внутренняя боковая связка) и малоберцовая коллатеральная связка (наружная боковая связка).
- Крестообразные связки удерживают голень от смещения кпереди (передняя крестообразная связка) и кзади (задняя крестообразная связка).
- Большеберцовая коллатеральная связка (внутренняя боковая связка) удерживает голень от отклонения кнаружи.
- Малоберцовая коллатеральная связка (наружная боковая связка) удерживает голень от отклонения кнутри.
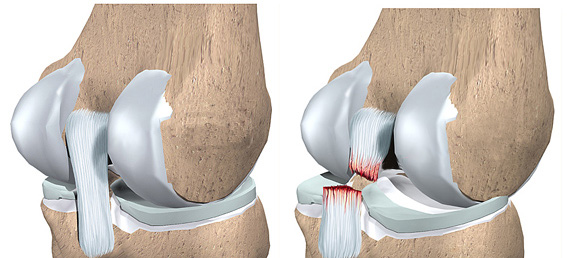
Задняя крестообразная связка (ЗКС) располагается сразу за передней крестообразной связкой (ПКС). Задняя крестообразная связка не дает голени смещаться кзади. Травмы передней крестообразной связки встречаются намного чаще, чем задней, и, вообще, разрывы передней крестообразной связки весьма распространены, поэтому их достаточно хорошо диагностируют и лечат. При этом задняя крестообразная связка — своеобразная «терра инкогнита». Многие врачи, даже травматологи, не знакомы с диагностикой ее травм и принципами их лечения.
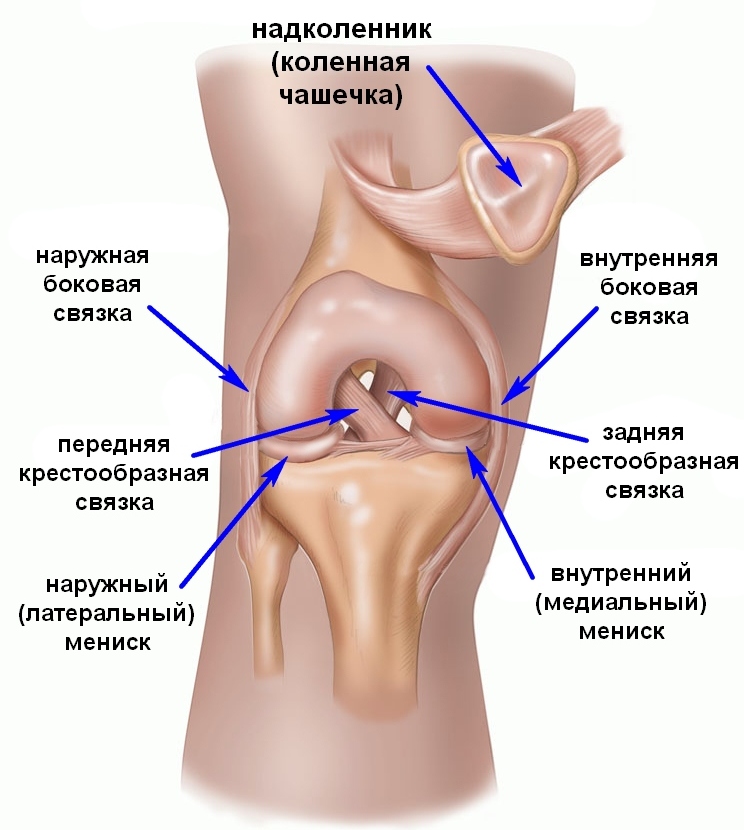
Задняя крестообразная связка сверху прикрепляется к внутреннему мыщелку бедренной кости, после чего идет вниз и немного кнутри и прикрепляется к углублению на большеберцовой кости (заднее межмыщелковое поле). Перпендикулярно ей кпереди проходит передняя крестообразная связка, и если посмотреть на эти связки спереди, то можно увидеть, как они образуют крест, что и дало этим связкам такое название — крестообразные связки. Задняя крестообразная связка, как и другие связки, в основном состоит из прочных коллагеновых волокон, которые практически не растягиваются.
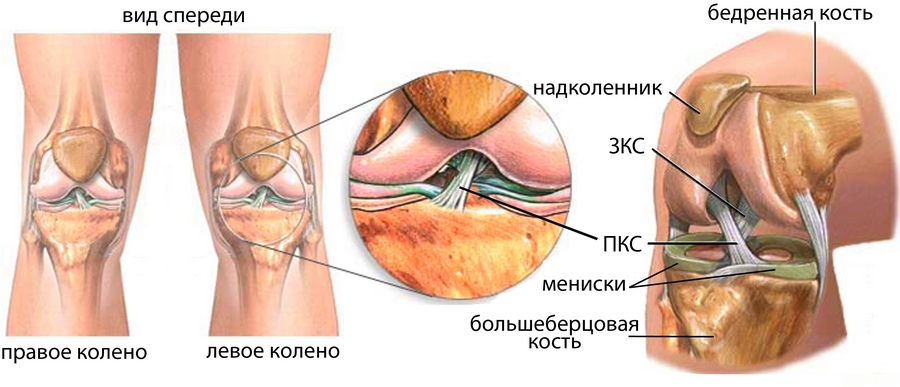
Задняя крестообразная связка состоит из двух пучков: передне-наружного и задне-внутреннего. При разогнутом колене передне-наружный пучок расслаблен, а задне-внутренний натянут, при согнутом колене оба пучка натягиваются, но больше натягивается передне-наружный. Еще в составе задней крестообразной связки есть пучок или связка Хамфри (Humphry) который снизу прикрепляется к наружному мениску.
Причины разрыва задней крестообразной связки
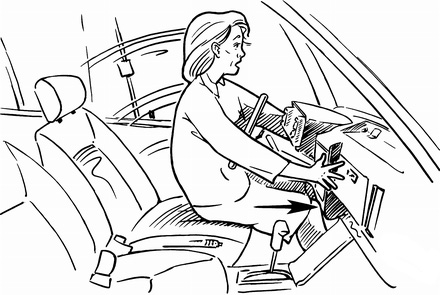
Чтобы порвать заднюю крестообразную связку, нужно очень сильное воздействие. Самый распространенный механизм разрыва — удар по голени спереди, что бывает в дорожно-транспортных проишествиях и в спорте. Например, это может бамперная травма — когда бампер низкого автомобиля бьет по верхней части голени, но ниже колена. У водителей может быть похожий механизм травмы — при стокновении водитель по инерции смещается кпереди и ударяется коленом о приборную доску автомобиля. Для профилактики именно таких повреждений в современных автомобилях под рулевым колесом есть подушки безопасности. Единственный способ профилактики помимо ограничения активности заключается в укреплении мышц коленного сустава.

Диагноз
Как правило, разрыв сопровождается болью, ограничением движений, отеком колена за счет гемартроза (скопление крови в суставе). При травме задней крестообразной связки иногда больные слышат треск или сразу чувствуют нестабильность коленного сустава. Однако сразу после травмы боль настолько выражена, что человек начинает инстинктивно щадить ногу, не нагружать ее и поэтому нестабильность не ощущается.
При подозрении на разрыв задней крестообразной связки важно уточнить механизм травмы, ее тяжесть и возможные сопутствующие повреждения (разрвы других связок, менисков, переломы). Если больной обратился за помощью спустя некоторое время после травмы, то и тогда возможна значительная болезненность, которая будет затруднять тестирование сустава врачом и нестабильность не проявит себя.
Однако нестабильность может быть явной даже в остром периоде, особенно если у человека ноги имеют выраженную О-образную форму или имеется сопутствующее повреждение других связок, например наружной боковой. Нестабильность может ощущаться как чувство проваливания голени кзади, выскальзывания или непослушности колена. Часто при нестабильности можно услышать фразу «я не уверен в своем колене».
При первичном осмотре у врача-травматолога повреждение задней крестообразной связки можно заподозрить по ссадинам или кровоизлияниям на передней поверхности голени и кровоизлияниям в подколенной ямке. Следует исключить разрывы менисков и других связок.
Обследование задней крестообразной связки непосредственно после травмы выполнить непросто — боль и отек будут мешать обследованию. Поэтому достаточно часто первичное лечение начинают с купирования боли (прикладывание холода, обезболивающие препараты), обездвиживания сустава ортезом. После того, как пройдет острый период, станет возможным полдноценное обследование сустава и постановка точного диагноза.
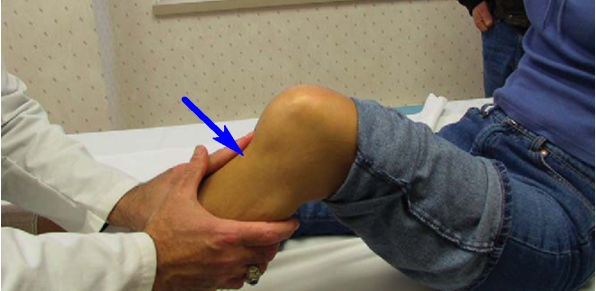
Несмотря на то, что, основываясь на механизме травмы, врач уже может подозревать разрыв задней крестообразной связки, во многих случаях ее повреждение обнаруживают не сразу. Наиболее показателен симптом заднего выдвижного ящика. У лежащего на спине больного колено сгибают под прямым углом и нажимают на голень спереди, оценивая смещение большеберцовой кости назад. Сначала этот тест выполняют на здоровой ноге.
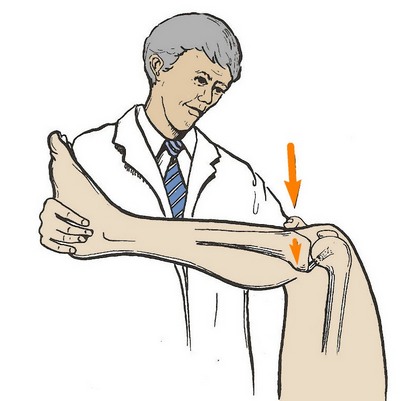
Другая проба для оценки состояния задней крестообразной связки — проба Годфри. Согнув колено и бедро больного, наблюдают западение голени — образуется ступенька между большеберцовой костью и надколенником. При активном сокращении четырехглавой мышцы бедра можно заметить вправление этого подвывиха.
При подозрении на травму задней крестообразной связки очень важно обследовать связки задненаружного отдела коленного сустава (полстеролатеральный угол), так как в 60% случаев они также оказываются поврежденными.
Подтвердить диагноз разрыва задней крестообразной связки и узнать о том, есть ли другие повреждения можно с помощью инструментальных методов обследования, основными из которых являются рентгенография и магнитно-резонансная томография. Ультразвуковое исследование (УЗИ) при травмах крестообразных связок неинформативно.
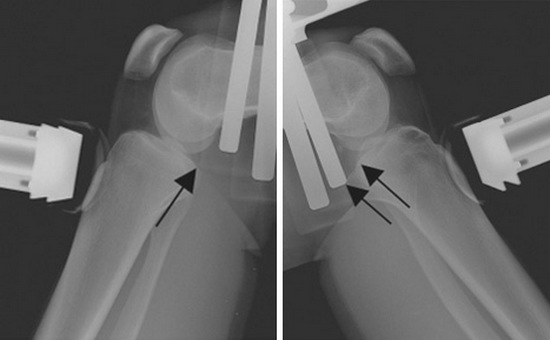
Учитывая, что задняя крестообразная связка рвется при очень тяжелых травмах, в первую очередь выполняют рентгенограммы коленного сустава, на которых ищут переломы мыщелков бедренной кости, мыщелков большеберцовой кости, надколенника. О повреждении задней крестообразной связки может свидетельствовать небольшой подвывих голени назад, видимый на рентгенограмме в боковой проекции. Увеличить информативность рентгенограмм можно простым способом: во время снимка выполняется тест заднего выдвижного ящика, а снимок сравнивается с таким же снимком здорового колена.
«Золотым стандартом» инструментальной диагностики повреждений и разрывов связок коленного сустава является магнитно-резонансная томография (МРТ). Чувствительность ее при разрывах задней крестообразной связки составляет 96—100%. Особенно ценно то, что с помощью МРТ можно обнаружить сопутствующие травмы, в частности повреждения задненаружного связочного аппарата, часто не выявляемые во время первичного осмотра, разрывы менисков, повреждения хряща (остеохондральные переломы).
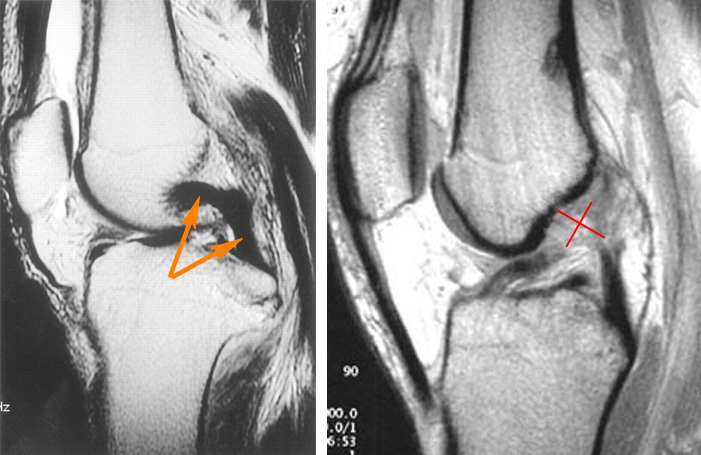
Выделяют три степени повреждений задней крестообразной связки, которые определяются в комплексе на основании данных осморта, тестирования сустава и магнитно-резонансной томографии:
- I степень: частичный разрыв задней крестообразной связки (включая мироразрыв или растяжение). Такая трава обычно не приводит к задней нестабильности коленного сустава.
- II степень: полный изолированный разрыв задней крестообразной связки. Т.е. нет никаких других повреждений, кроме разрыва задней крестообразной связки. Такая травма часто приводит к нестабильсноти.
- III степень: разрыв задней крестообразной связки сочетается с разрывами других связок. Чаще всего повреждается задне-наружный угол (примерно в 60% случаев). Такая травма всегда приводит к нестабильности.
Лечение
Частичные разрывы задней крестообразной связки успешно лечатся консервативно. После острого периода, во время которого колено полностью обездвиживают, удаляют кровь из сустава (гемартроз) и купируют боль переходят к постепенному восстановлению. Движения в коленном суставе ограничивают не полностью за счет ортеза, который позволяет сгибать и разгибать ногу в колене и исключает движения, приводящие к заднему смещению голени. Иключать опору на поврежденнуе колено при частичном разрыве не имеет смысла. Постепенно увеличивают амплитуду движений и интенсивность физических упражнений по тренировке передних и задних мышц бедра, которые тоже играют важную роль в стабилизации коленного сустава. При неполных разрывах прогноз вполне благоприятный.
Лечение изолированных повреждений задней крестообразной связки остается предметом споров. При выборе метода лечения необходимо учесть множество факторов, включая возраст, уровень физической активности, ожидания больного, сопутствующие травмы. Литературные данные, сравнивающие консервативное (безоперационное) лечение и хирургическое лечение противоречивы, а качественных исследований с большим сроком наблюдения вообще не существует.
Консервативное лечение. Консервативное лечение разрыва задней крестообразной связки во многом зависит от сопутствующих травм, прежде всего повреждений задненаружного связочного аппарата. Изолированный разрыв задней крестообразной связки чаще лечат консервативно. Для получения наилучших результатов необходимо максимально восстановить силу четырехглавой мышцы бедра. Исходная цель лечения — стабилизация большеберцовой кости относительно бедренной и уменьшение натяжения травмированной связки. При полном разрыве коленный сустав обычно фиксируют в полностью разогнутом положении, чтобы не травмировать задне-наружный связочный аппарат. В раннем периоде назначают упражнения для укрепления четырехглавой мышцы: статическое напряжение мышцы, подъем прямых ног, частичная опора при ходьбе на разогнутую ногу.
Часто консервативное лечение дает хорошие результаты. При осмотре нередко обнаруживают признаки нестабильности, однако они обычно никак не проявляют себя в повседневной жизни и не нарушают функцию коленного сустава.
С другой стороны такой подход имеет свои отрицательные последствия: сразу после лечения у большинства больных жалобы отсутствуют, но при осмотре отмечается нестабильность, а со временем в суставе возникает артроз. Наблюдение в течение 15 лет после травмы показало, что у 89% больных сохранялась боль, у 50% был выявлен выпот в полости сустава. У всех больных, наблюдавшихся в течение 25 лет, отмечены признаки артроза. Поэтому в последние годы все больше признание получает хирургическое восстановление задней крестообразной связки.
Хирургическое лечение. Оперируется не разрыв, а развывшаяся после него нестабильность. Нужно отметить, что часто при хронической недостаточности задней крестообразной связки больные обычно жалуются не на нестабильность, а на боль. Задний подвывих большеберцовой кости значительно увеличивает нагрузку на внутренний отдел коленного сустава и сочленение надколенника с бедренной костью, что приводит к развитию артроза. При оценке серии рентгенограмм у больных с травмой задней крестообразной связки артроз во внутреннем отделе коленного сустава обнаруживается в 60% случаев.
Хирургическое лечение показано при сочетании разрыва задней крестообразной связки с отрывным переломом, после острого изолированного разрыва задней крестообразной связки при неуспешном консервативном лечении, при травме нескольких связок и хронической недостаточности задней крестообразной связки. Отрывной перелом в месте прикрепления задней крестообразной связки возникает редко. В отсутствие смещения такие переломы лечат консервативно. При значительном смещении отломка тоже необходимо поставить его на место и фиксировать винтом.
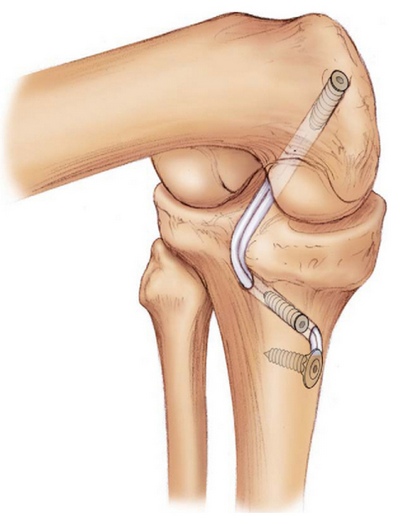
Раньше при полном центральном разрыве операция заключалась в сшивании связки, но стабильность сустава после этого, как правило, оставляла желать лучшего. Современные методы предполагают проведение сухожильного аутотрансплантата через костные каналы, что позволяет более полноценно восстановить исходную анатомию связки.
Существует несколько способов реконструкции задней крестообразной связки, различающихся восстановлением одного или двух пучков. Сначала в ходе операции дублировали трансплантатом только передне-наружный пучок, затем, обнаружив, что после подобных операций нередко возникала слабость заднего отдела сустава, начали укреплять и задне-внутренний пучок. Преимущество укрепления обоих пучков до сих пор не доказано, так как не существует долгосрочных сравнительных клинических исследований.
Необходимость хирургического вмешательства при одновременной травме нескольких связок коленного сустава еще более очевидна.
Реабилитация
Видеоролики упражнений для реабилитации после пластики задней крестообразной связки вы можете посмотреть на нашем сайте.
Осложнения
Самое частое осложнение после реконструкции задней крестообразной связки — слабость задних отделов сустава. При этом сами больные жалоб обычно не предъявляют и бывают удовлетворены результатами лечения, несмотря на данные объективного обследования. При сочетанной травме раннее восстановление задней крестообразной связки может привести к рубцовым спайкам внутри сустава.
Прогноз
Даже при консервативном лечении изолированных травм задней крестообразной связки прогноз в отношении функции и возврата к спортивным занятиям весьма благоприятный. Слабость связки может быть в значительной мере компенсирована силой четырехглавой мышцы и адаптивным механизмом разгибания. Минимальный период реабилитации составляет 3 месяца. Однако после полного разрыва связки у некоторых больных нестабильность сустава столь велика, что они не могут продолжать занятия спортом. Таким больным целесообразно выполнить операцию по реконструкции связки.
Ухудшают прогноз сопутствующие травмы связочного аппарата сустава. Очень важны для полноценного восстановления функции своевременная диагностика и лечение, а также программа реабилитации, но и при соблюдении этих условий значительная часть больных не могут вернуться к прежнему уровню активности.
Статья предназначена исключительно для всестороннего информирования о заболевании и о тактике его лечения. Помните, что самолечение может навредить Вашему здоровью. Обратитесь к врачу.

