
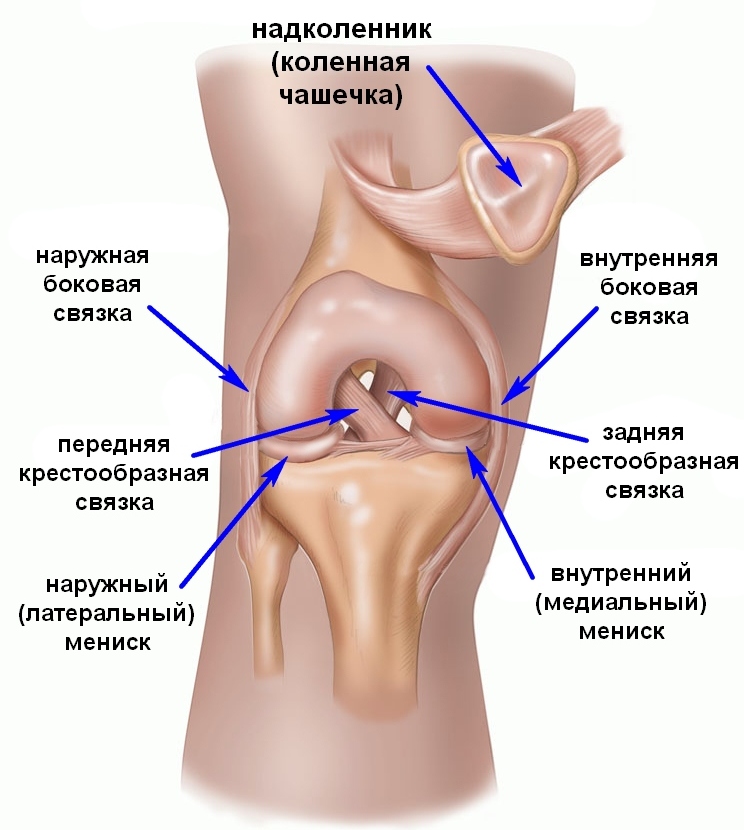
Анатомия
Стбильность коленного сустава осуществляется за счет большого числа связок, среди которых можно выделить четыре основных: передняя и задняя крестообразные связки, большеберцовая коллатеральная связка (внутренняя боковая связка) и малоберцовая коллатеральная связка (наружная боковая связка).
- Крестообразные связки удерживают голень от смещения кпереди (передняя крестообразная связка) и кзади (задняя крестообразная связка).
- Большеберцовая коллатеральная связка (внутренняя боковая связка) удерживает голень от отклонения кнаружи.
- Малоберцовая коллатеральная связка (наружная боковая связка) удерживает голень от отклонения кнутри.
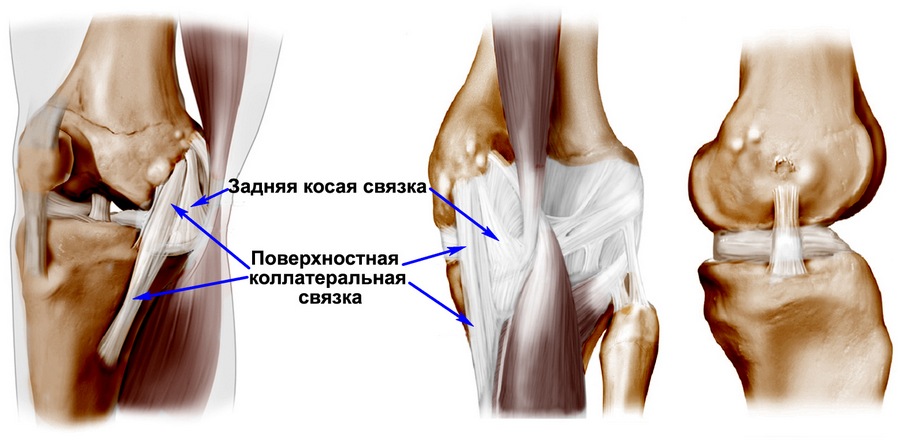
Можно встретить несколько названий внутренней боковой связки коленного сустава: медиальная коллатеральная связка, большеберцовая связка и т.д. Большеберцовой ее называют потому, что снизу она прикрепляется к большеберцовой кости. Сверху связка начинается от внутреннего мыщелка бедренной кости.
В отличие от наружной боковой связки внутренняя связка прочно соединена с внутренним мениском коленного сустава.
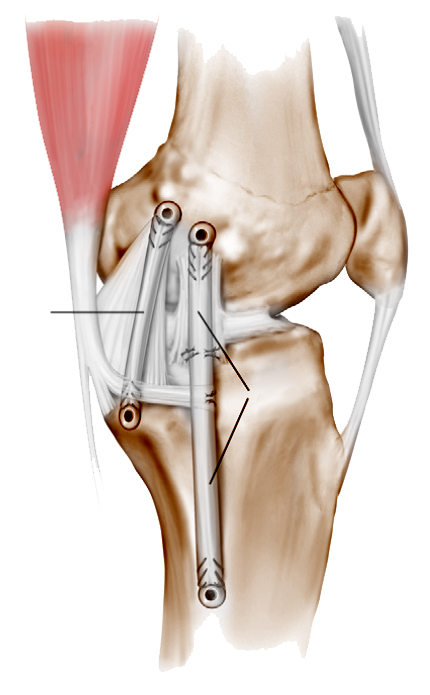
Внутренняя боковая связка имеет сложную анатомию. Принципиально в ней можно выделить три части. Первая, поверхностная часть (поверхностная медиальная коллатеральная связка) — самая крупная часть комплекса наружных связок. Сверху она овальная в поперечном сечении и крепится к внутреннему мыщелку бедренной кости, а снизу она становится более плоской, расщепляется на две ножки, одна из которых крепится к мыщелку большеберцовой кости в 1 сантиметре ниже щели коленногоо сустава, а вторая находится в 6 сантиметрах ниже ее.
Вторая часть — задняя косая связка, которая располагается кзади от поверхностной связки и тесно связана с сухожилием полуперепончатой мышцы.
И, наконец, третья часть — глубокая медиальная коллатеральная связка, которая как раз и соединяется с внутренним мениском коленного сустава.
Механизм разрыва
Разрывы внутренней боковой связки коленного сустава встречаются чаще, чем разрывы наружной боковой связки. Типичный механизм разрыва — удар по наружной стороне ноги при разогнутом коленном суставе. Дело в том, что наружная боковая связка, особенно задняя косая связка, натянута при выпрямленном колене и расслаблена при сгибании более чем на 30 градусов. Поэтому риск разрыва наиболее высок при травме выпрямленного колена.

Однако повреждение внутренней боковой связки может произойти не только при ударе, но и в результате непрямой травмы, когда человек оступается или поскальзывается, или при падении с кручением на ноге, когда голень и стопа фиксированы, а корпус тела отклоняется наружу.
При таких травмах может произойти не только повреждение внутренней боковой связки, но и других структур коленного сустава, например, может произойти разрыв мениска, разрыв передней крестообразной связки, перелом мыщелков большеберцовой кости и др.
Симптомы
Сразу после травмы, послужившей причиной разрыва внутренней боковой связки, возникает боль по внутренней стороне колена. Часто боль носит разлитой характер, так что невозможно указать точнку максимальной болезненности. Выраженность боли зависит от степени разрыва. Если травма затронет глубокую часть внутренней боковой связки, которая непосредственно граничит с полостью коленного сустава, то возникнет гемартроз, т.е. скопление крови в коленном суставе.
Первая помощь при таких травмах должна включать в себя:
- Покой. Старайтесь разгрузить ногу. Если травма спортивная — прекратите тренировку, даже если вы чувствуете, что можете продолжить занаятие. Постарайтесь не сгибать и не разгибать ногу в коленном суставе.
- Холод. В первые двое-трое суток холод, прикладываемый к коленному суставу, уменьшает боль и отек.
- При необходимости можно принять таблетку противовоспалительного препарата (парацетамол, диклофенак и т.д.)
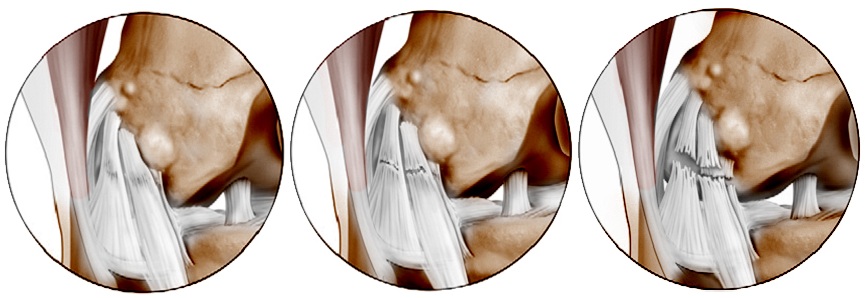
Поскольку связка удерживает сустав в правильном положении и не позволяет происходить вывихам и подвывихам, то при разрывах связки может возникать нестабильсноть коленного сустава. Нестабильность сустава, проявляющаяся выскальзыванием, подкашиванием, непослушностью и неуверенностью — симптом непостоянный и зависит от тяжести травмы. Выделяют три степени разрывов внутренней боковой связки.
- I степень. По сути это неполный или частичный разрыв связки. Иногда такое повреждение называют растяжением связки. При I степени выраженность симптомов минимальна: попрой единственная жалоба — умеренная боль по внутренней стороне колена, и даже отек при таких травмах бывает не всегда. Специализированного лечения помимо холода, противовоспалительных препаратов (в виде мазей, гелей или таблеток), временного снижения физических нагрузок и/или прекращения тренировок не требуется. Как правило посное восстановление при таком повреждении внутренней боковой связки наступает через 1-2 недели после травмы. I степень повреждений внутренней боковой связки не сопровождается нестабильностью коленного сустава.
- II степень. Такие повреждения тоже являются частичными. Основное отличие II степени от I заключается в том, что при I степени частичный разрыв возникает либо в поверхностной (поверхностная коллатеральная), либо в задней (задняя косая) частях связки, а при II степени повреждаются обе эти части. Боль и отек при II степени более выражены, чем при I степени. Поскольку при II степени повреждается большее число волокон связки, то возможно развитие небольшой нестабильности, но при II степени повреждения ее может и не быть. Для лечения может потребоваться обездвиживающее устройство (ортез), а для восстановления обычно требуется 3-4 недели.
- III степень. К ней относят случаи полного разрыва внутренней боковой связки, которые закономерно приводят к развитию нестабильности. Такие травмы сопровождаются болью и часто пострадавший испытывает затруднения при попытке согнуть ногу в колене. Для лечения требуется уже недостаточно мероприятий, применявшихся при I и II степенях повреждения — ногу в большинстве случаев обездвиживают ортезом, который позволяет сгибать и разгибать ногу в коленном суставе и не давет голени отклоняться кнаружи, т.е. этот ортез бережет связку и исключает движения, травмирующие ее. Практика полного обездвиживания колена гипсом отходит в прошлое, так как оно очень сильно вредит коленному суставу. Тем не менее, в некоторых случаях иногда применение полностью обездвиживающих гипсовых повязок оправдано. Восстановление связки может потребовать 5-7 недель.
Неполные разрывы (I или II степень), как правило, возникают в результате бесконтактной ротационной травмы (кручение на ноге), полные (III степень) — из-за удара снаружи по бедру или верхней части голени.
Парадоксальным образом разрывы I и II степени часто более болезненны, чем полные разрывы. Быстро нарастающий отек указывает на сопутствующую травму крестообразных связок, вывих надколенника или перелом.
Все вышеописанные критерии степеней повреждения большеберцовой коллатеральной связки относятся только к ее изолированным травмам, т.е. таким случаям, когда нет повреждения друкгих структур. Например, если есть разрыв передней крестообразной связки вместе с повреждением внутренней боковой связки I степени, то возможна нестабильность коленного сустава несмотря на то, что разрыв внутренней боковой связки неполный.
Нестабильность коленного сустава, возникающая встедствии разрыва внутренней боковой связки, может проявлять себя объективно и субъективно. К субъективным проявлениям относят жалобы пациента, которые обычно состоят в чувтсве выскальзывания голени, выскальзывания, подкашивания колена, неуверенности в коленном суставе и т.д. К объективным признакам относят результаты специальных тестов, которые выполняет врач. Чаще всего для определения нестабильности выполняют вальгус-стресс-тест, то есть насильственное отклонение голени кнаружи. Тест выполняют в положении сгибания в коленном суставе под углом в 30 градусов, поскольку именно в этом положении связка в норме натянута. Врач выполняет этот тест на здоровой и на пострадавшей ноге и сравнивает полученные результаты.
При подозрении на травму большеберцовой коллатеральной связки коленный сустав обследуют полностью, чтобы не пропустить сопутствующих повреждений. Это особенно важно в отношении крестообразных связок, так как травма любой из них значительно изменяет ход лечения. Очень часто встречается сочетание с вывихом надколенника, поэтому кроме стандартных проб для оценки его состояния обязательно пальпируют сам надколенник и связки, поддерживающие его с медиальной стороны.
Если больной боится боли и интуитивно напрягает мышцы при осмотре, можно обследовать его под анестезией. Для выявления сопутствующих травм иногда используют артроскопию. Однако почти всегда эти диагностические методы заменяет магнитно-резонансная томография (МРТ), на которой мы остановимся ниже.
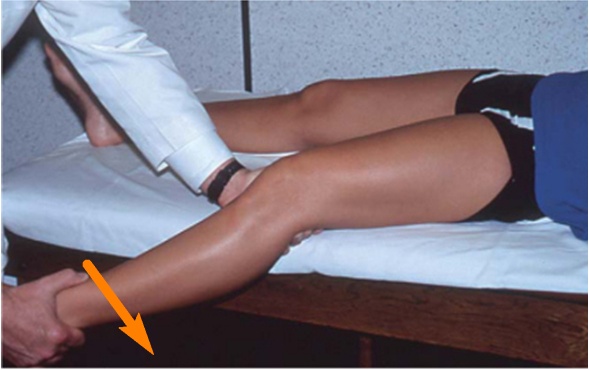
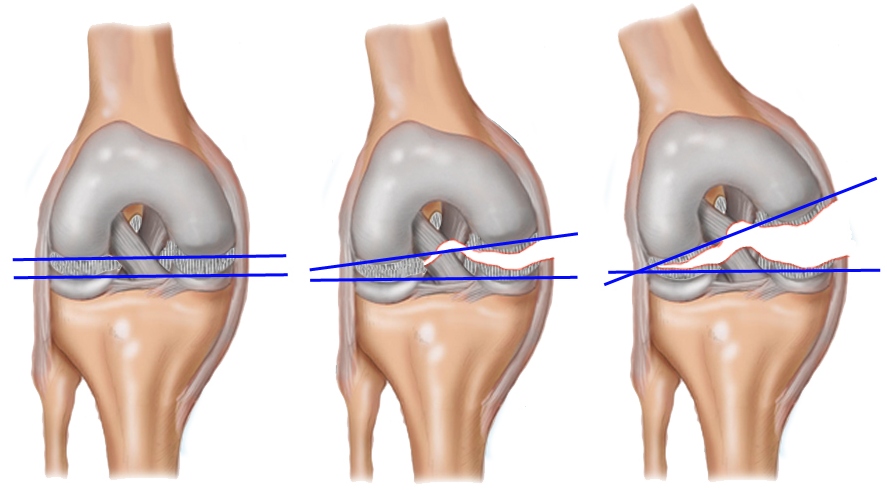
Нестабильность, измеряемая при вальгус-стресс-тесте, сопровождается раскрытием щели коленного сустава с внутренней стороны. Выделяют три степени нестабильности, которые могут ращвиться после повреждений связки II и III степени:
- 1 степень нестабильности — раскрытие суставной щели на 3-5 мм;
- 2 степень нестабильности — раскрытие суставной щели на 6-10 мм;
- 3 степень нестабильсноти — раскрытие суставной щели более чем на 10 мм по сравнению со здоровой ногой.
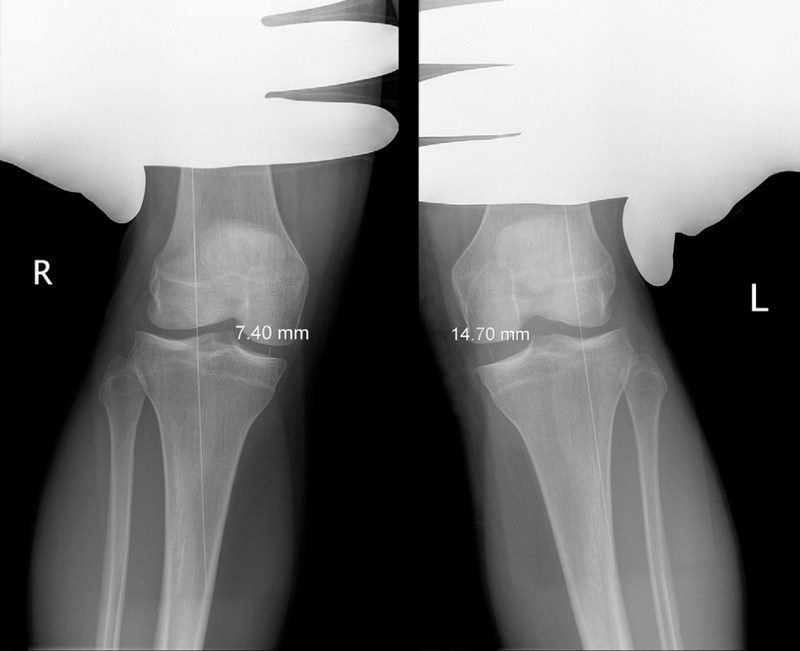
Степень нестабильности оказывает важное влияние на выбор тактики лечения (колнсервтивное или оперативное лечение), кроме того, эти данные могут использоваться для оценки эффективности лечения в динамике.
Вообще рентгенография — очень важный элемент обследования при травме коленного сустава, обязательный практически при любой травме коленного сустава. На рентгенограммах ищут перелом (в том числе перелом Сегонда; описан в статье о повреждениях и разрывах передней крестообразной связки), а также свободные внутрисуставные тела или суставные мыши, и вывих надколенника. У детей и подростков на рентгенограммах исключают возможный перелом Салтера—Харриса.
Говоря о рентгенологической диагностике разрывов большеберцовой коллатеральной связки нельзя не упомянуть о синдроме Пеллегрини -Штиды или о болезни Пеллегрини-Штиды. Это состояние проявляется окостеневанием связки в месте ее прикрепления к мыщелку бедренной или большеберрцовой костей. Это окостеневание является следствием многократных микроразрывов связки или следствием полных разрывов связки.
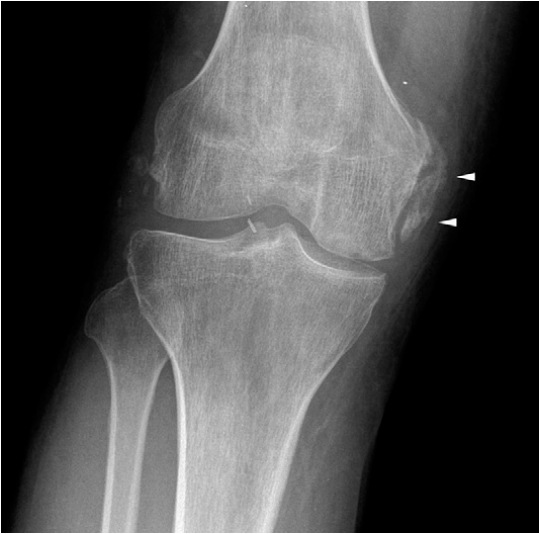
Для уточнения места разрыва большеберцовой коллатеральной связки и выявления сопутствующих разрывов менисков и повреждения других суставных структур лучше подходит магнитно-резонансная томография (МРТ). Относительные показания к МРТ включают подозрение на травму передней крестообразной связки при невозможности исключить ее по данным других методов, подозрение на разрыв мениска, а также подготовку к хирургическому восстановлению большеберцовой коллатеральной связки.

Лечение
Лечение изолированного повреждения большеберцовой коллатеральной связки (т.е. не сопровождающегося повреждениями менисков, других связок) обычно консервативное, т.е. безоперационное, и может с успехом применяться даже при полных разрывах внутренней боковой III степени изолированного разрыва. Принцип консервативного лечения состоит в устранении вальгусной нагрузки (т.е. исключение отклонения голени кнаружи) и ранних движений в коленном суставе (мобилизация сустава). Для этих целей подходит ортез для коленного сустава, который благодаря металлическим вставкам удерживает голень от отклонения кнаружи и позволяет поврежденной внутренней боковой связке срастись.
Классические хирургические методики, прежде широко использовавшиеся для лечения повреждений и разрывов внутренней боковой связки I-II степени, по данным крупных научных исследований ни в чем не превосходят консервативный способ лечения.
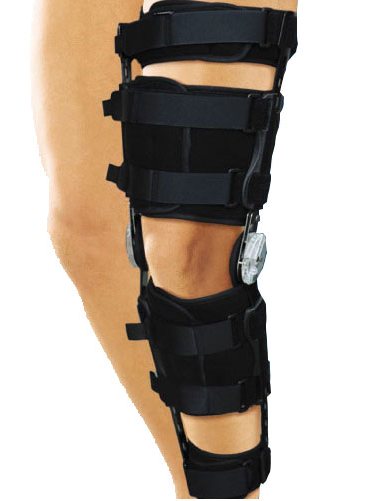
Разрывы I—II степени лечат консервативно. При легких повреждлениях I степени часто можно обойтись только лишь эластичной повязкой на коленный сустав, в первые 2-3 суток после травмы к поврежденной стороне коленного сустава приклыдывают холод.
Повреждения II степени лечат наложением ортеза или, в редких случаях, гипсовой повязки или лонгеты. Использование костылей необязательно, если больной может опираться на ногу. Сгибать ногу в коленном суставе разрешают через 1—2 недели после травмы; чем раньше восстанавливают амплитуду движений, тем быстрее и легче протекает реабилитация.
Консервативное лечение при повреждениях II степени без разрывов других структур (связок, менисков) коленного сустава тоже могут успешно лечиться консервативно. Однако во многих больницах мира консервативное лечение с успехом используется при сочетании разрыва внутренней боковой связки с разрывами передней крестообразной связки. В случае комбинированных повреждений решение о тактике лечения принимается индивидуально и во многом определяется как тяжестью повреждений, так и функциональными запросами. В любом случае при неуспезе консервативного лечения впоследствии может быть предпринята операция.
Однако в большинстве случаев неизолированные повреждения внутренней боковой связки предпочтительно лечить операцией. Кроме того, исследования показали, что при разрывах III степени, особенно у пациентов с высокими функциональными запросами, нестабильность сустава после консервативного лечения часто сохраняется. Так что опять же операция может быть целесообразной не только при сочетанных повреждениях связок, менисков, но и при неэффективном консервативном лечении. Некоторые хирурги рекомендуют операцию при изолированных разрывах III степени, особенно если имеет место отрыв поверхностной связки от места прикрепления к большеберцовой кости — при таких повреждениях консервативное лечение обычно не приносит успеха и поэтому нет смысла применять его, поскольку оно скорее только принесет проблемы в виде атрофии мышц и ограничения амплитуды движений.
Существует много вариантов операций при разрывах внутренней боковой связи и развившейся вследствии этого нестабильности коленного сустава. Суть операций состоит в восстановлении связки, ее нормального анатомического строения. В свежих случаях сразу после травмы разорванную связку можно сшить и при необходимости укоротить. Если происходит отрыв связки с фрагментом кости (отрывной перелом), то связку фиксируют к обратно кости с помощью винтов или других специальных приспособлений.
Если сохранившихся частей связки недостаточно для полноценного восстановления, что часто бывает при застарелых случаях или при сильном разрыве, то дополнительно проводят пластику трансплантатами. Чаще используются аутотрансплантаты, т.е. сухожилия менее важных мышц (нежной, полусухожильной мышц и др.).
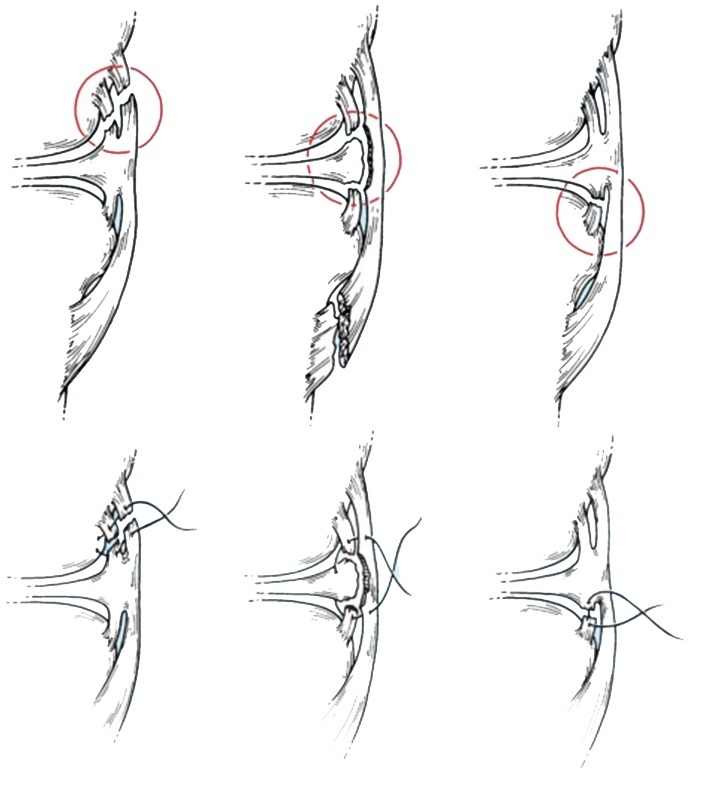
При разрывах глубокой порции внутренней боковой связки может ыть выполнен артроскопический шов, т.е. операция выполняется не через традиционный разрез, а через два прокола, длиной по 1 сантиметру, через которые в коленный сустав вводят тонкую видеокамеру и инструменты. которыми сшивают глубокую связку вместе с внутренним мениском коленного сустава.
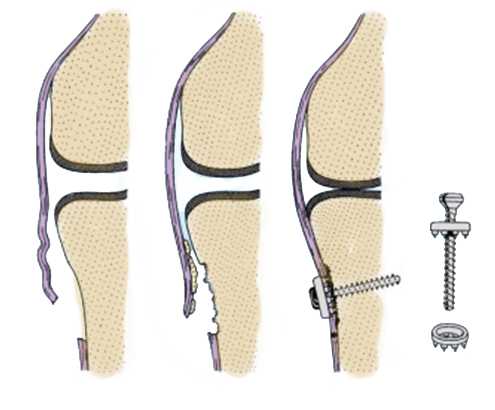
В случае отрыва связки от кости, как мы уже отмечали, связку прикрепляют к кости винтом.
Если есть важные сопутствующие повреждения других внутрисуставных и околосуставных структур колена, то, при необходимости, в ходе операции исправляют и эти повреждения. Например, выполняют частичное удаление мениска при его разрыве, или выполняют пластику передней крестообразной связки.
Осложнения
В настоящее время разрывы внутренней боковой связки все чаще лечат консервативным, т.е. безоперационным путем (за исключением случаев, когда без операции не обойтись — о них мы писали выше). Соответственно и меньше стало число осложнений, поскольку безоперационное лечение, естественно, менее опасно. Тем не менее проблемы могут возникнуть и после при консервативном лечении. В основном это — слабость связок при вальгусной нагрузке, т.е. при отклонении голени кнаружи, боль по внутренней стороне колена. На рентгенограммах спустя несколько месяцев после травмы можно обнаружить остаточное обызвествление, окостеневание связки (синдром Пеллегрини—Штиды), что тоже может служить причиной болей. которое. После хирургического лечения возможно развитие рубцов, воспаление, повреждение подкожных нерва и вены, кроме того, в редких неудачных случаях операция оказывается неэффективной и все равно развивается нестабильность.
Как и при консервативном, так и при хирургическом лечении может развиться тромбоз глубоких вен.
При изолированном повреждении большеберцовой коллатеральной связки консервативное лечение обычно дает хорошие результаты. Так, по данным научных исследований, 98% футболистов с изолированной травмой большеберцовой коллатеральной связки, прошедших консервативное лечение, вернулись в профессиональный спорт.
Статья предназначена исключительно для всестороннего информирования о заболевании и о тактике его лечения. Помните, что самолечение может навредить Вашему здоровью. Обратитесь к врачу.

