Историческая справка и область применения
Впервые мышечно-кожный лоскут, которым был именно лоскут широчайшей мышцы спины, был описан в 1896 году Tansini [253]. В 1912 году D’Este использовал его для замещения мягкотканого дефекта после радикальной мастэктомии [56]. Несмотря на то, что лоскут прекрасно подходит для реконструкции стенок грудной клетки, он не был популярен до 1970-х годов, когда появились многочисленные публикации, в которых авторы подтвердили ранее описанные, но незаслуженно забытые преимущества лоскута. Кроме этого, авторами была расширена область применения лоскута для реконструкции дефектов в области плечевого сустава и верхней конечности [26, 27, 164, 170, 174, 178, 188, 237]. Впервые несвободный лоскут широчайшей мышцы спины для замещения дефектов головы и шеи был применен Quillen в 1978 году [194], а свободную васкуляризированную транспозицию лоскута впервые выполнил Watson в 1979 году [276]. В дальнейшем многие авторы стали так же использовать лоскут широчайшей мышцы спины для замещения дефектов в области головы и шеи [97, 166, 167, 199, 200, 232, 276]. В этих работах хирурги указывали на чрезвычайно широкие возможности применения этого лоскута, что во многом определялось его большими размерами, позволяющими получить разнообразную форму и длинной сосудистой ножкой большого калибра, облегчающей выполнение микрососудистого анастомоза [181, 199, 200, 204]. Стоит отметить и такую область применения лоскута широчайшей мышцы спины, как реконструкция дефектов полости рта: используется лоскут с двумя кожными поверхностями, который можно получить при дупликации, основанной на наличии поперечной и вертикальной ветвей торакодорзальной артерии [13, 102, 159, 181]. Включение в состав лоскута ребра позволяет использовать его для реконструкции нижней челюсти и других областей лицевого скелета. [108, 153, 158]. Достаточно широко лоскут применяется для мягкотканой реконструкции лобной, височной, теменной и затылочной областей. Для этих целей лоскут компонуют только мышечной частью и выполняют аутодермопластику расщепленным кожным трансплантатом [87, 181, 204, 247], или применяют мышечно-фасциальную компоновку для реконструкции дефектов в области основания черепа [202].
Моторная реиннервация мышцы была описана Harii – торакодорзальный нерв был сшит с лицевым нервом у пациента с дефектом мягких тканей лица [98]. При замещении языка выполнялся анастомоз с подъязычным нервом [110, 200]. После деэпителизации, позволяющей получить мышечно-подкожную компоновку лоскута, он может быть применен для контурной реконструкции в области головы и шеи [65, 181, 200]. Помимо этого, свободный лоскут широчайшей мышцы спины широко применяется для реконструкции молочной железы [26, 47, 132], стенок грудной клетки и подмышечной области [8, 164, 170], области плечевого сустава и верхней конечности [143, 152], при диафрагмальной герниопластике [18] или других внутригрудных дефектах [41, 43, 231]. Более того, лоскут широчайшей мышцы спины применяют для замещения дефектов нижних конечностей [26, 57], крестцовой области [215], а так же для лечения остеомиелита различных локализаций [5, 106].
Анатомия
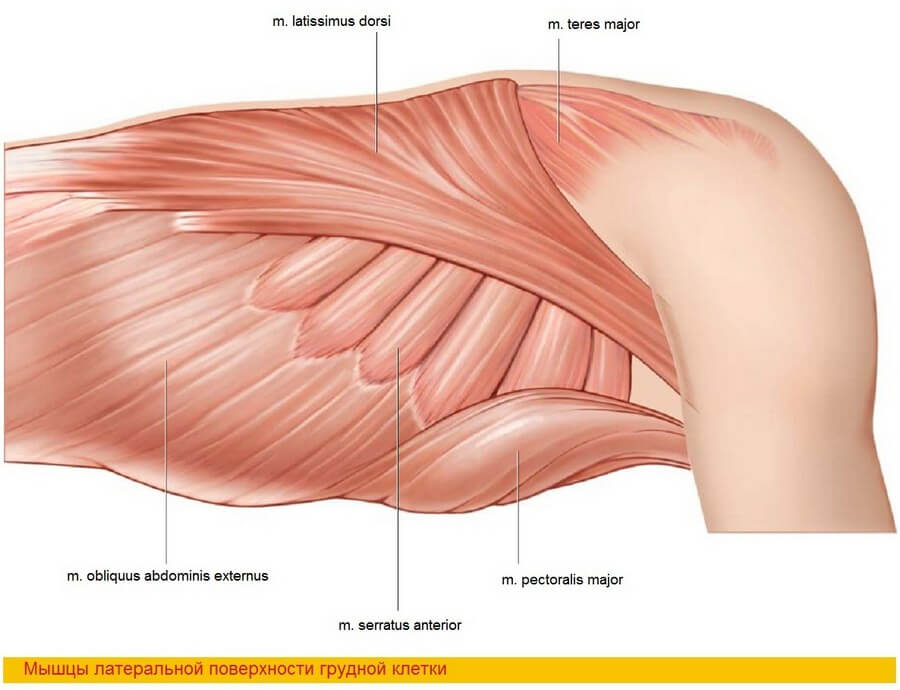
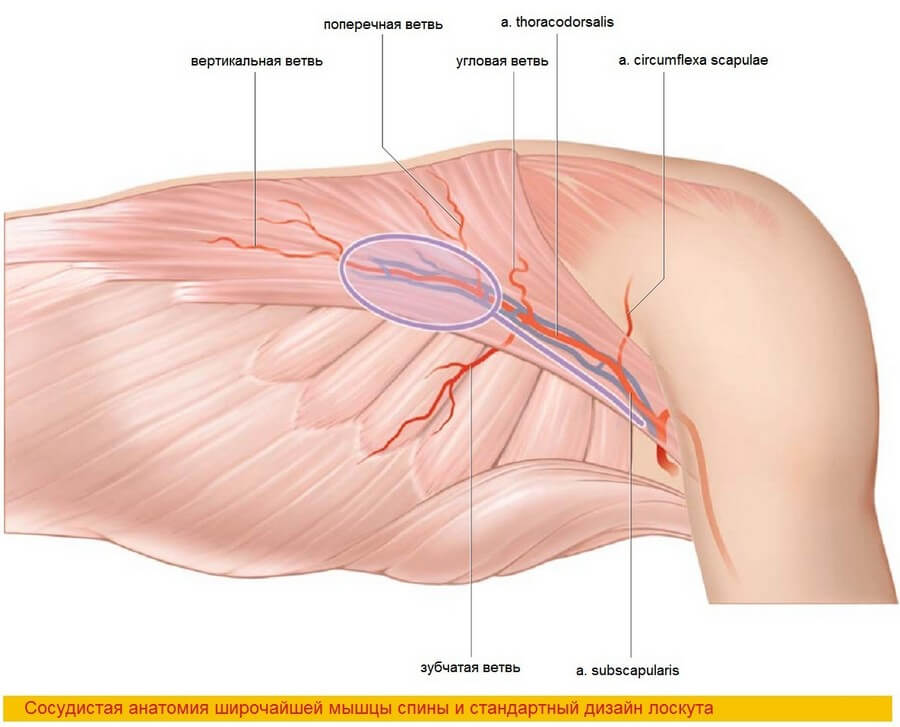
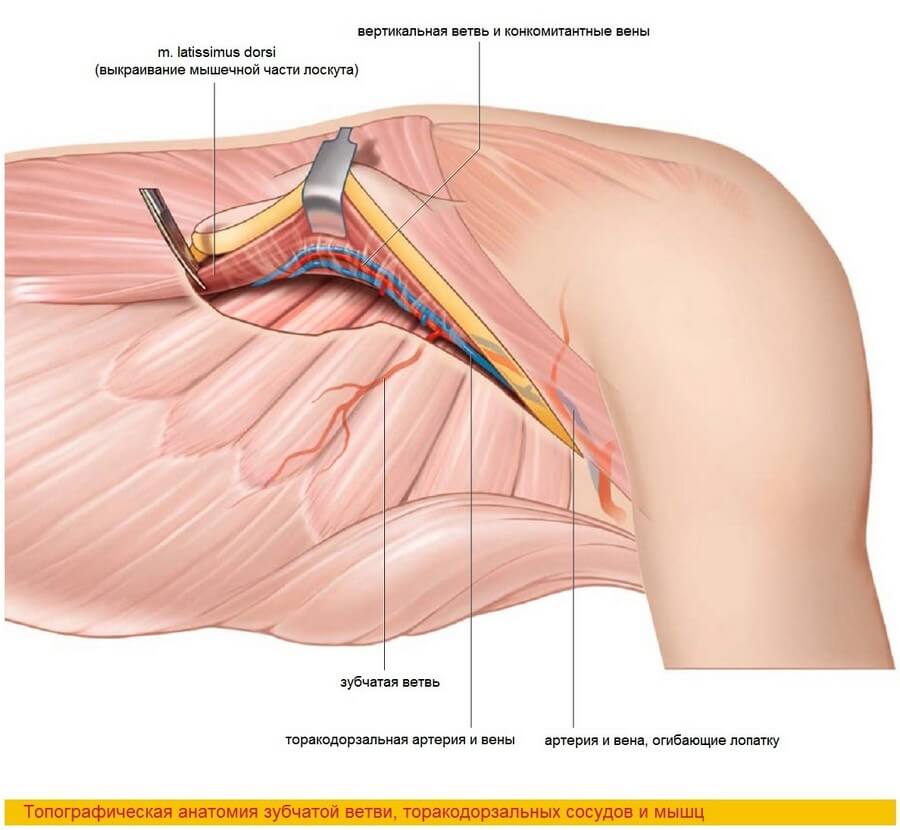
M. latissimus dorsi является плоской, веретенообразной мышцей, начинающейся грудопоясничной фасцией от остистых отростков нижних шести грудных позвонков, всех поясничных позвонков, от крестцового отдела позвоночника и от задней трети гребня подвздошной кости. Она прикрепляется к плечевой кости между круглой и грудной мышцами. Вместе с большой круглой мышцей образует заднюю стенку подмышечной впадины. Главным питающим сосудом является торакодорзальная артерия, которая, как и артерия, огибающая лопатку, начинается от подлопаточной артерии. Сосудистая ножка идет по латеральной стенке грудной клетки под широчайшую мышцу спины, отдавая постоянную ветвь к передней зубчатой мышце. Эта ветвь сама может служить сосудистой ножкой в тех случаях, когда торакодорзальная артерия повреждается в ходе экстирпации подмышечных лимфатических сосудов и узлов [15, 72, 264]. Длина внемышечной части сосуда варьирует от 6 до 16 см, и в среднем составляет 9 см [15]. Кроме ранее упоминавшейся ветви к передней зубчатой мышце, по ходу внемышечной части артерии имеется еще одна постоянная ветвь к нижнему углу лопатки, отходящая тотчас проксимальнее ветви к зубчатой мышце [49]. Эта ветвь проходит в фасциальном пространстве между зубчатой, подлопаточной и большой круглой мышцами к лопатке. Таким образом, может быть получен хорошо кровоснабжаемый костный лоскут, состоящий из угла лопатки. Длина его сосудистой ножки в среднем составляет 15 см [226]. Помимо этого, имеются более мелкие ветви к круглой и подлопаточной мышцам.
Нейрососудистые ворота – то место, где ножка входит в мышцу. Они находятся в 1,5-3 см от передне-латерального края мышцы. В месте отхождения от подлопаточной артерии торакодорзальная артерия имеет диаметр 1,5–4 мм, а вена (после слияния двух конкомитантных вен) – 3-5 мм [15]. В то время как торакодорзальная артерия питает главным образом проксимальную и 2/3 латеральной части мышцы, дистальная часть мышцы кровоснабжается перфорантными ветвями межреберных артерий [15]. Таким образом, при заборе дистальной и медиальной частей широчайшей мышцы спины их кровоснабжение несколько скомпрометировано.
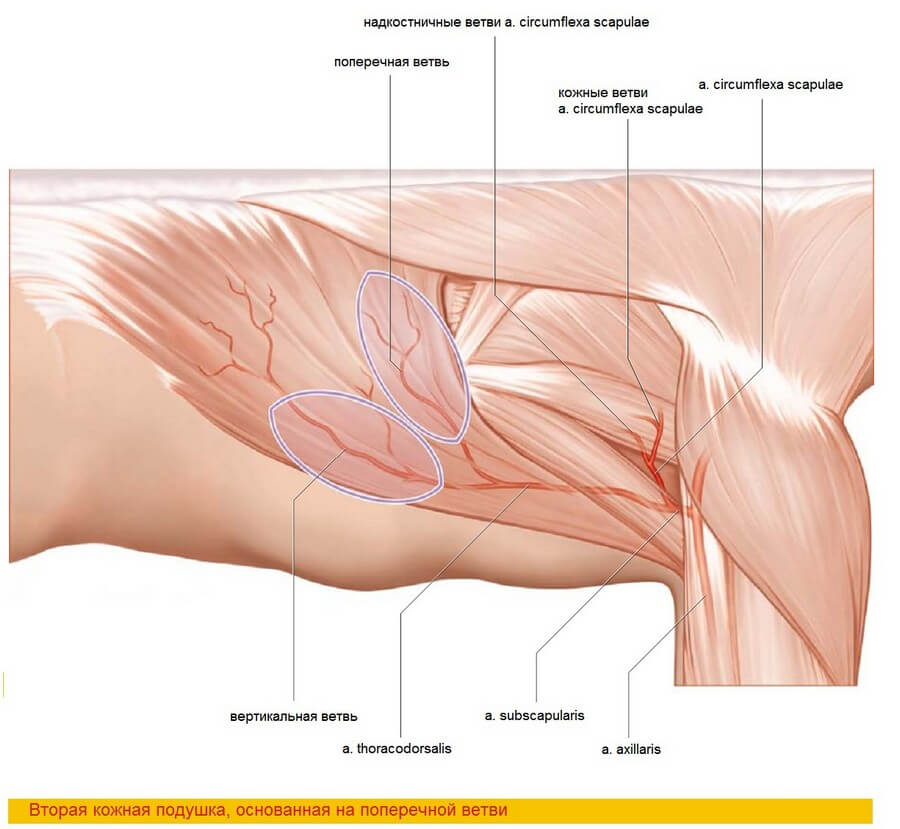
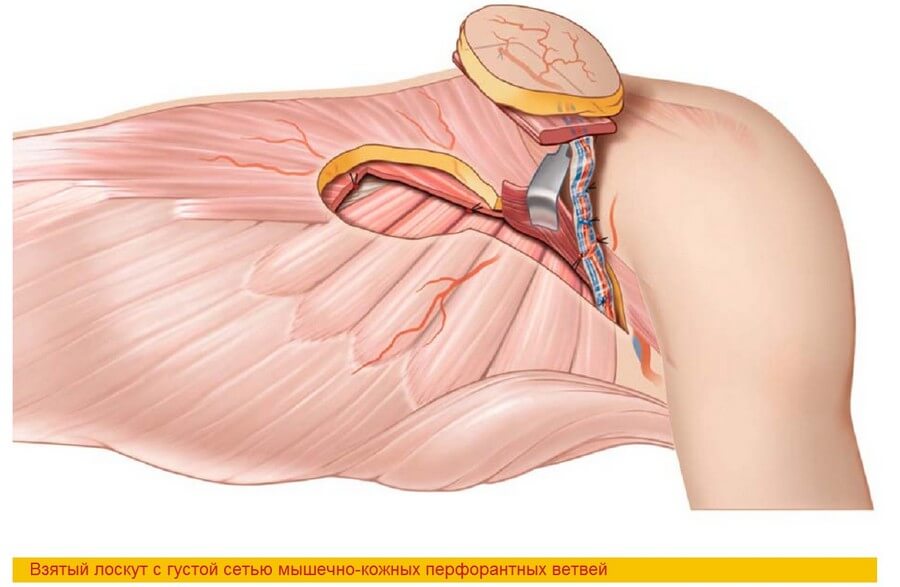
Внутримышечный ход торакодорзальной артерии, сопровождаемый торакодорзальным нервом, был детальной изучен Tobin и соавторами [264] и Bartlett и соавторами [15]. По их данным, непосредственно после нейрососудистых ворот торакодорзальная артерия разделяется на вертикальную ветвь, которая идет параллельно переднему краю мышцы, и поперечную ветвь, которая идет параллельно проксимальному краю мышцы. Такое деление наблюдалось в 94,5% [264] и в 86% [15] случаев. Относительное постоянство анатомии позволяет забирать лоскут, состоящий из двух раздельных мышечно-кожных иннервируемых частей. Инъекции акрила в сосудистое русло позволили определить наличие множества дополнительных вторичных ветвей от поперечной и вертикальной ветвей, формирующих плотную анастомозную сеть [208, 209].
Эта сеть позволяет уменьшить толщину лоскута путем удаления поверхностного слоя мышцы без ущерба кровоснабжению [33, 210]. Хотя кожные подушки могут быть включены в лоскут практически в любой его части, их кровоснабжение становится критичным при локализации подушек в каудальной и медиальной частях мышцы — там, где имеется скудное количество перфорантных сосудов. Наибольшая плотность мышечно-кожных сосудов, и, следовательно, наиболее благоприятная область включения кожной части, лежит параллельно переднему и краниальному краям мышцы [15, 264]. Тем не менее, расширенная кожная часть над дистальной частью мышцы длиной до 10 см может быть получена за счет умеренно полнокровных мышечно-кожных перфорантных сосудов из проксимальной мышечно-кожной порции лоскута [102]. Большие по площади участки кожи могут быть включены в лоскут вдоль переднего края мышцы с забором узкой части мышцы, содержащей сосудистую ножку [153]. С анатомической точки зрения площадь кожной части может достигать 30*40 см [211], однако трудности, возникающие при закрытии донорского места, значительно ограничивают этот размер. В большинстве случаев предпочтительно забирать кожную часть шириной не более 10 см, однако эта цифра не является абсолютной и константной, а определяется контурными особенностями пациента [202]. Помимо кровоснабжения широчайшей мышцы спины и кожи торакодорзальная артерия питает угол лопатки, что было доказано Coleman и Sultan [49]. По их данным артерия к углу лопатки отходит от торакодорзальной артерии тотчас проксимальнее зубчатой ветви (58%) или непосредственно от зубчатой ветви (42%), позволяя выполнять костно-мышечный забор лоскута. Это может быть чрезвычайно полезным при реконструкции передних дефектов нижней челюсти путем горизонтальной ориентации костной части для замещения интерфораминального сегмента [125].
Имеется несколько случаев вариантной анатомии сосудов, описанных в литературе, но ни один из них не исключает возможности забора васкуляризированного лоскута. В то время как подлопаточная артерия и вена идут рядом друг с другом от подмышечных сосудов у большинства пациентов, в редких случаях подлопаточная артерия идет на расстоянии до 4 см от вены. Более того, торакодорзальная артерия может отходить непосредственно от подмышечной артерии [15]. Satoh и соавторы описали редкий случай кровоснабжения широчайшей мышцы спины – торакодорзальная артерия была рудиментарной, а питание осуществлялось за счет многочисленных перфузных ветвей артерии, идущей к углу лопатки [219].
Преимущества и недостатки
Немногочисленные недостатки этого лоскута практически полностью нивелируются его преимуществами: постоянством анатомии, высокой плотностью мышечно-кожных перфорантов, длинной сосудистой ножкой большого калибра и относительной легкостью забора трансплантата. Эти преимущества определили заслуженную популярность лоскута среди хирургов для реконструкции дефектов разнообразных локализаций. В норме морбидность донорского места невелика, но она может быть значительной в случаях радикального забора с диссекцией в области шеи и симультанным пересечением добавочного нерва. В этих условиях может быть получена нестабильность плечевого сустава [273]. Хотя многие хирурги не упоминают о нарушении функции верхней конечности у большинства пациентов, занятия некоторыми видами спорта могут быть затруднительными [132, 138, 202].
Несмотря на то, что Laitung и Peck получили хорошую функциональную компенсацию широчайшей мышцы спины другими мышцами, позволившую пациентам активно заниматься спортом [141], Russel и соавторы отметили снижение силы всех мышц донорской области [211]. Наиболее значимым недостатком лоскута широчайшей мышцы спины являются значительные трудности при симультанном заборе и резекции опухоли в области головы и шеи [9, 187]. При положении пациента на боку для забора лоскута нужно помнить о возможности позиционного повреждения контрлатерального плечевого сплетения [167, 300], лучевого нерва [195], перманентной потере чувствительности [16] или нарушения моторной функции верхней конечности [148]. Если донорское место закрывается расщепленным кожным трансплантатом, то в большинстве случаев эстетический результат неудовлетворителен. Следовательно, не рекомендуется взятие кожной части шириной более 10 см, что позволит закрыть донорское место без аутодермопластики [153, 187]. Несмотря на плоскую форму мышцы, иногда лоскут является слишком толстым для реконструкции малых и средних дефектов стенок полости рта, что усугубляется наличием достаточно толстой прослойки жира между мышцей и кожей у многих пациентов. При выполнении контурной пластики лица атрофия лоскута может привести к вторичным неудовлетворительным эстетическим результатам за счет потери его объема [202].
Забор лоскута
Положение пациента
Пациент лежит на боку с подушкой между контрлатеральным плечом и шеей с целью предотвращения импинджемента плечевого сплетения ключицей. Ипсилатеральная рука включается в операционное поле для обеспечения возможности движений и обрабатывается наравне с латеральной стенкой грудной клетки, плечом, подмышечной впадиной и спиной. Если пациент лежит на животе, что также допустимо, после взятия лоскута перед поворотом на спину необходимо повторно обработать и перестелить операционное поле.
Дизайн лоскута
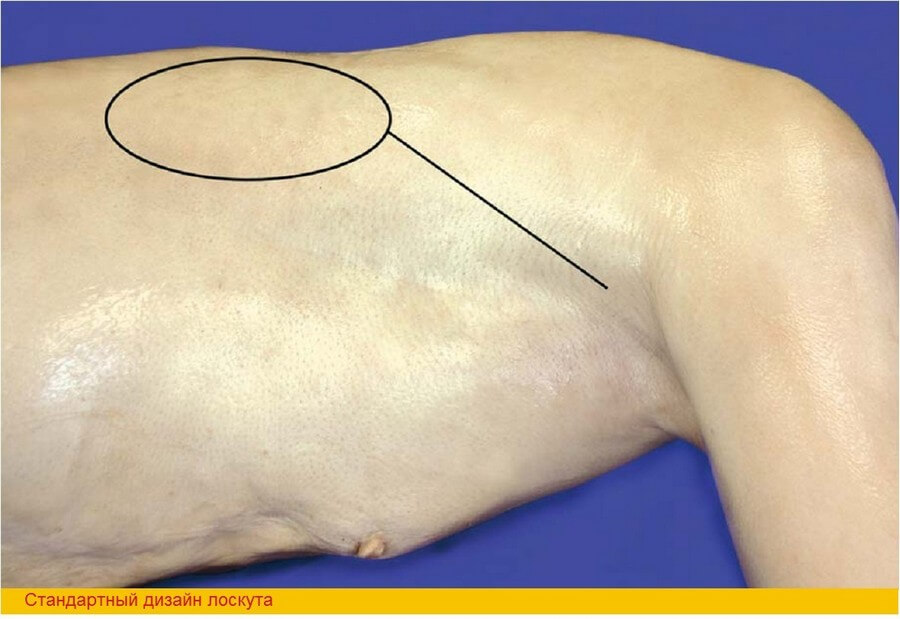
Несмотря на то, что с позиции анатомии кожная подушка может иметь разнообразную форму и площадь над 2/3 проксимальной части мышцы, в стандартных ситуациях строго рекомендуется ограничивать кожную часть передней частью мышцы. Передний край кожной части не должен распространяться за переднюю границу мышцы, а общая ширина кожной части не должна превышать 10 см с целью возможности первичного закрытия донорского места. При выделении сосудистой ножки выполняется линейный разрез от проксимального полюса лоскута к подмышечной впадине. Правильная локализация кожной части контролируется пальпацией переднего края ШМС, которая образует заднюю подмышечную борозду.
Ввиду постоянства анатомии сосудистой ножки и большого числа перфорантных сосудов не требуется выполнения специальных ангиографических предоперационных исследований за исключением случаев, когда пациент переносил хирургические вмешательства в донорской области (как правило, это лимфаденоэктомии, которые могут приводить к повреждению торакодорзальной артерии).
Этапы забора лоскута
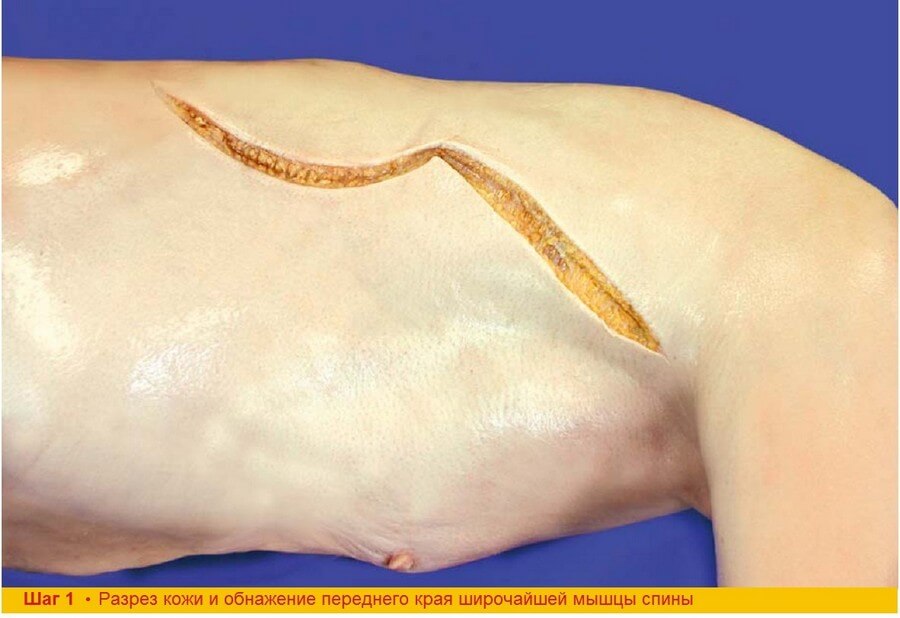
Шаг 1. Начальный разрез выполняется вдоль переднего края кожной подушки и продолжается к подмышечной впадине от верхнего полюса лоскута. Подкожножировая клетчатка, количество которой может быть различным, рассекается перпендикулярно до достижения мышечных волокон. Передний край широчайшей мышцы спины обнажается путем диссекции жировой ткани от передней зубчатой мышцы и ретракции жировой прослойки кпереди. Отделение подкожножировой клетчатки, лежащей под кожной подушкой, от широчайшей мышцы спины не обязательно.
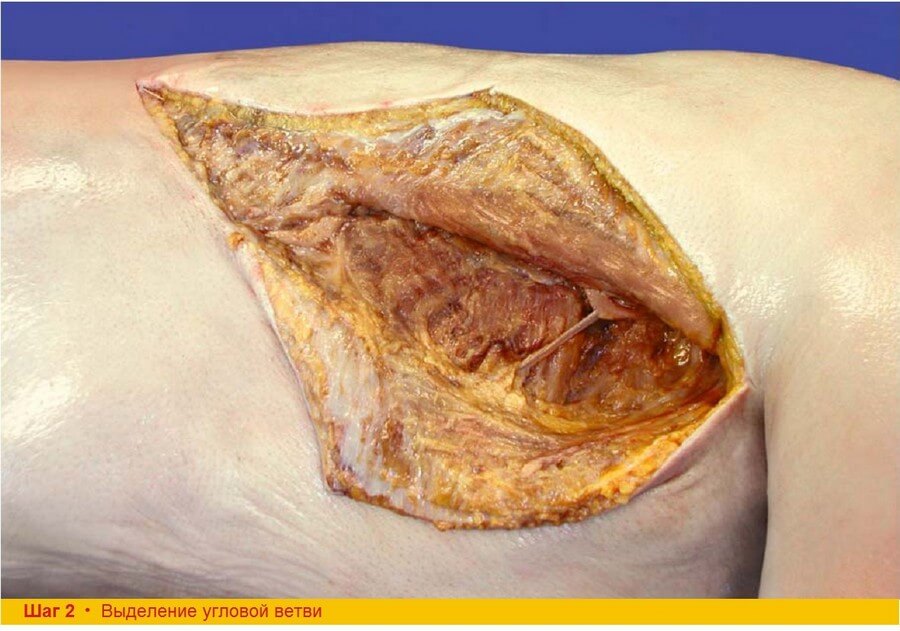
Шаг 2. После того, как хирург четко определит передний край широчайшей мышцы спины, приступают к дальнейшей ретракции кожи и подкожножировой клетчатки в переднем направлении, обнаруживая при этом ветвь торакодорзальной артерии, идущую к зубчатой мышце. Этот крупный сосуд является первой видимой ветвью торакодорзальной артерии. Зубчатая ветвь прослеживается в проксимальном направлении до места отхождения от торакодорзальной артерии – сосудистой ножки. Помимо этого, торакодорзальная артерия достаточно легко может быть обнаружена пальпаторным путем под проксимальным краем мышцы.
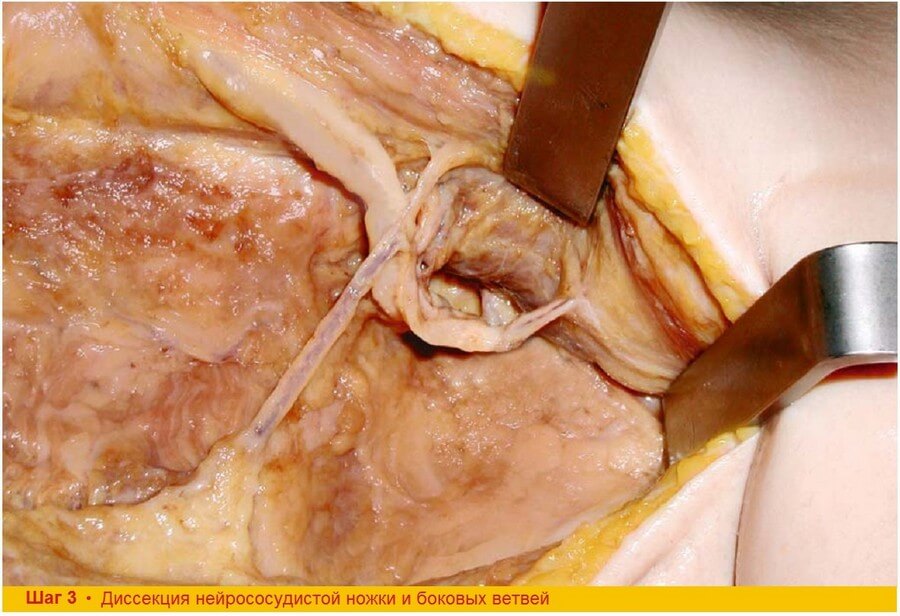
Шаг 3. Передний край мышцы приподнимают и оттягивают, что позволяет выполнить диссекцию сосудистой ножки. Зубчатую ветвь торакодорзальной артерии сохраняют до окончания забора лоскута. Приступают к выделению сосудистой ножки в проксимальном направлении. Вторую ветвь торакодорзальной артерии, идущую к углу лопатки, обнаруживают напротив зубчатой ветви. В зависимости от необходимой длины сосудистой ножки ее выделяют вплоть до артерии, огибающей лопатку. При диссекции в каудальном направлении обнаруживают нейрососудистые ворота, которые находятся в 2-4 см дистальнее отхождения зубчатой ветви на поверхности мышцы, обращенной к грудной клетке. В этом месте вена локализована латеральнее артерии, а моторный нерв идет между сосудами.
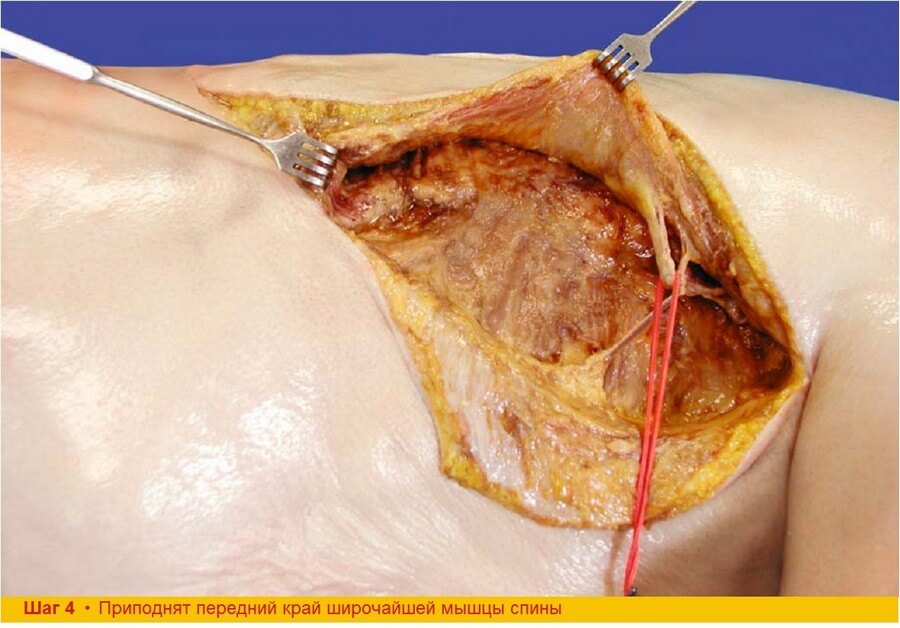
Шаг 4. Ножку берут на держалку ниже отхождения зубчатой ветви и ветви к углу лопатки, после чего продолжают отделение ШМС путем тупой диссекции по ее вентральной поверхности. Необходим тщательный гемостаз, особенно в дистальной и медиальной частях, где имеются перфорантные ветви межреберных артерий, дополнительно кровоснабжающие широчайшую мышцу спины.
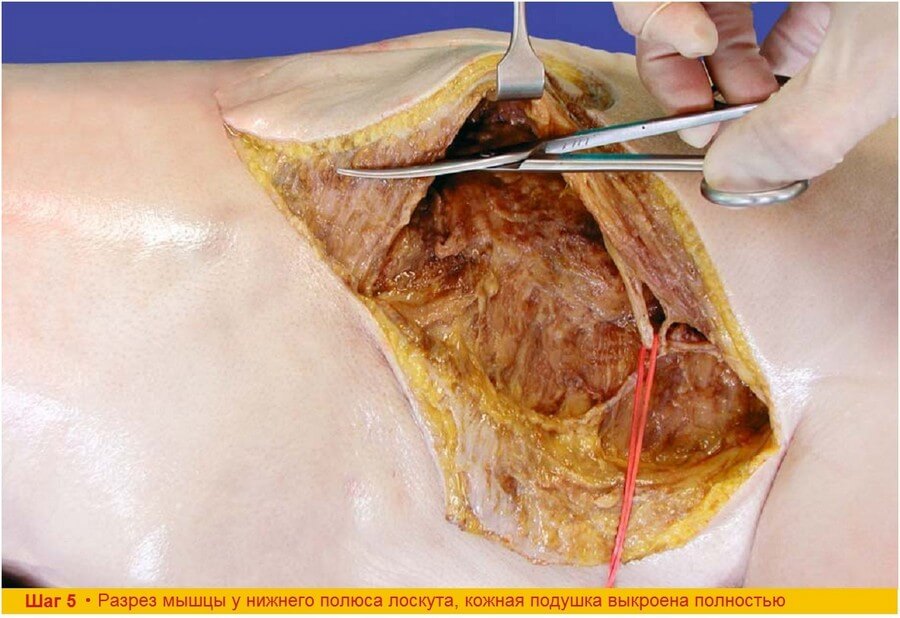
Шаг 5. Кожную подушку необходимой формы и размера выкраивают скальпелем до мышечной фасции. После этого приподнимают мышцу и выполняют пересечение мышечных волокон от нижнего полюса лоскута. Передняя граница кожной подушки соответствует переднему краю мышцы, следовательно, нет необходимости в пересечении мышечных волокон по передней границе лоскута.
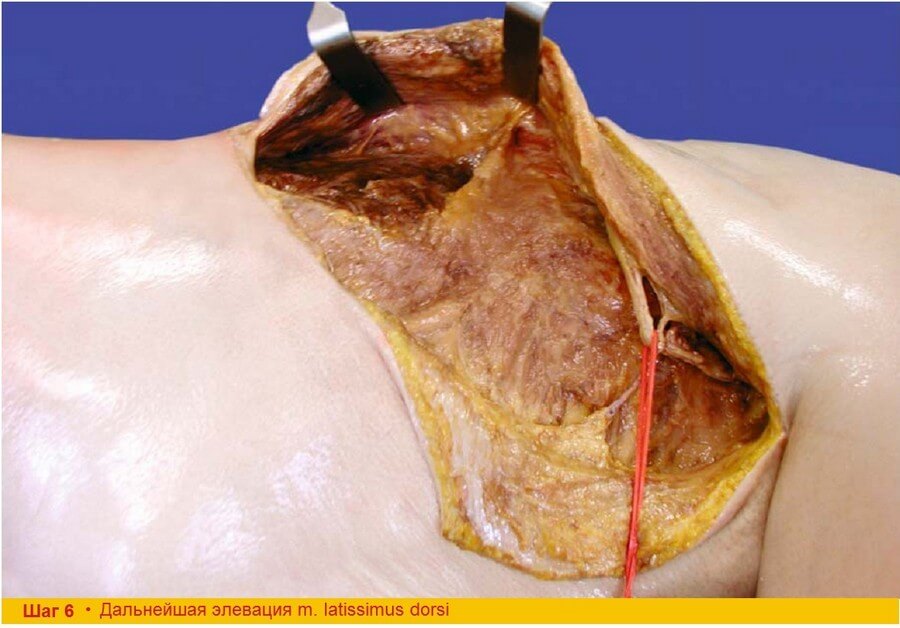
Шаг 6. Теперь задняя часть широчайшей мышцы спины может быть легко приподнята крючками, и сама мышца может быть отсоединена от передней зубчатой мышцы, с которой она соединена соединительной тканью и жиром.
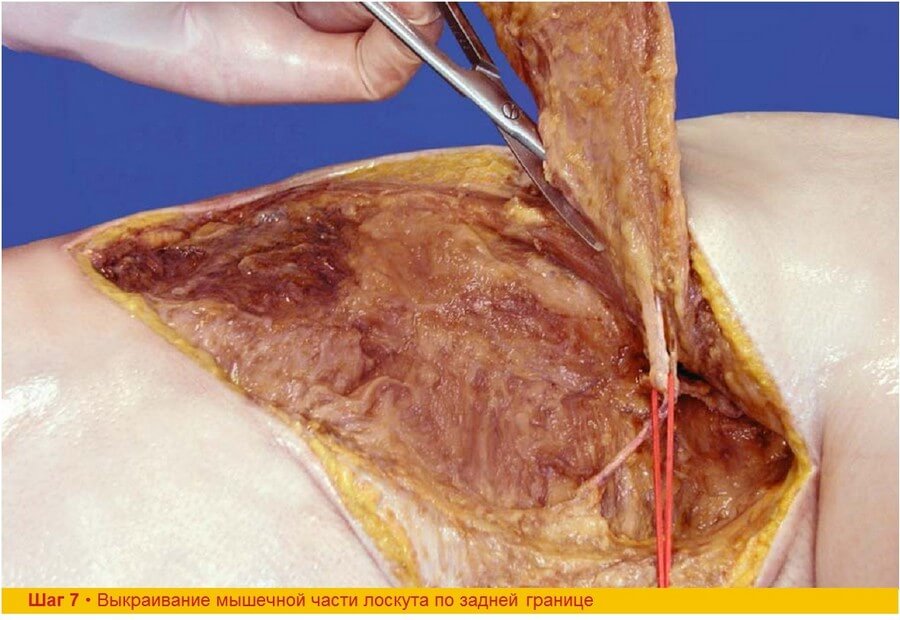
Шаг 7. В соответствии с формой кожной подушки мышца отсекается по задней периферии. Ножку слегка вытягивают для того чтобы контролировать нейрососудистые ворота на краниальном полюсе лоскута.
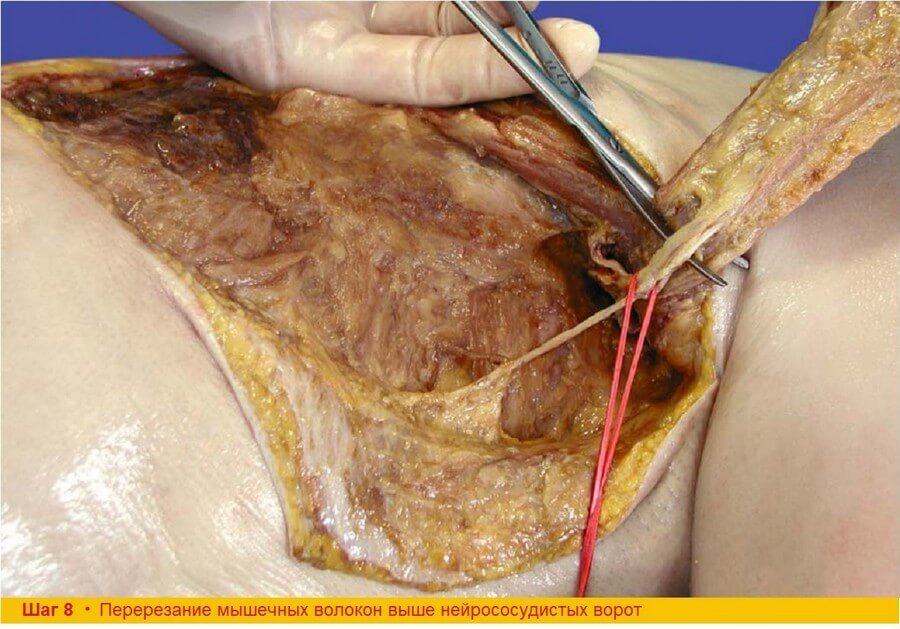
Шаг 8. Широчайшая мышца спины полностью выделена в краниальном направлении до нейрососудистых ворот. При этом мы получаем участок мышцы, начинающийся между краниальным полюсом кожной подушки и нейрососудистыми воротами, который содержит вертикальную внутримышечную ветвь торакодорзальной артерии. Горизонтальная (поперечная) внутримышечная ветвь торакодорзальной артерии пересекается на уровне верхнего полюса лоскута сразу после бифуркации. Для того чтобы быть уверенным в сохранности вертикальной ветви, которая идет в 1,5-3 см от переднего края, необходимо выкраивать мышечную часть шириной не менее 4-5 см.
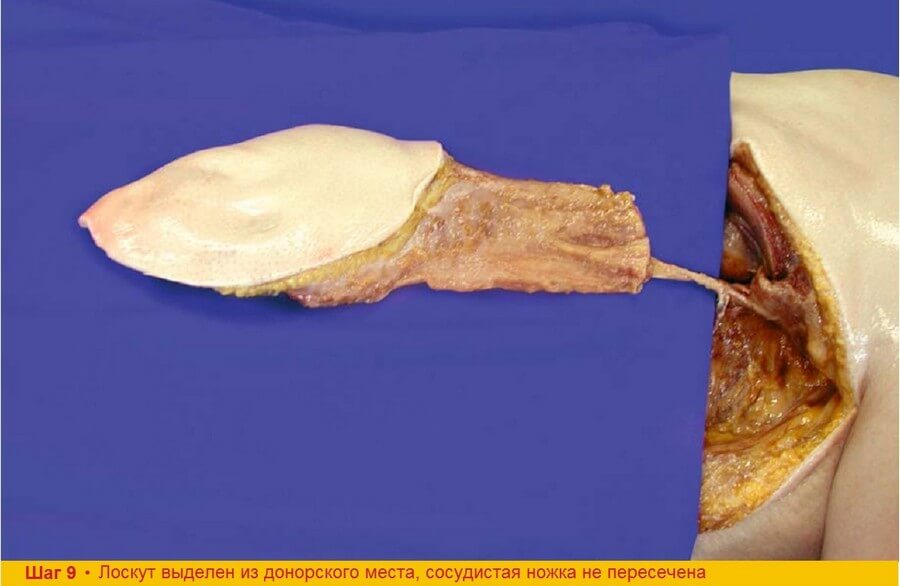
Шаг 9. На последнем этапе отсекают ветви торакодорзальной артерии к углу лопатки и к передней зубчатой мышце. Теперь лоскут готов к трансплантации. Благодаря большому диаметру отделение артерии, вены и нерва ножки не составляет значительного труда. Торакодорзальный нерв может быть использован для реиннервации. Перфузия лоскута сохраняется до тех пор, пока не будут подготовлены к анастомозированию реципиентные сосуды. После гемостаза налаживают аспирационное дренирование донорского места и выполняют закрытие раны.
Комментарии.
Шаг 1. Определение переднего края мышцы может быть затруднено у тучных пациентов. Для более точной локализации можно провести линию между задней стенкой подмышечной впадины и серединой гребня подвздошной кости. У худых пациентов край мышцы легко пальпируется и может быть отмечен в ходе предоперационного планирования при активном отведении верхней конечности пациентом. Совет: Сначала обнажайте передний край мышцы, который определит переднюю границу лоскута в целом и кожной подушки в частности, которая не должна выходить за пределы мышцы кпереди. Сразу оценивайте возможность мобилизации соседней кожи для того чтобы закрыть донорское место первично.
Шаг 2. Достаточно часто ошибочно за торакодорзальную артерию принимают ее ветвь к зубчатой мышце. Нельзя пересекать ее до тех пор, пока торакодорзальная артерия не будет четко определена. В ряде случаев ветвь к зубчатой мышце может быть использована в качестве сосудистой ножки при пересечении торакодорзальной артерии перед отхождением этой ветви.
Шаг 3. Проксимальная диссекция сосудистой ножки облегчается, если кожный разрез продлен до подмышечной впадины. На уровне сосудов, огибающих лопатку, длина торакодорзальной артерии до ворот составляет минимум 7 см.
Шаг 5. Для того чтобы сохранить перфорантные сосуды, которые могут быть разорваны при движениях лоскута в ходе его выделения, целесообразно подшить несколькими узловыми швами кожную подушку к мышце.
Шаг 7. Если мышечная часть лоскута слишком узкая, велика вероятность пропустить вертикальную внутримышечную ветвь. Совет: взятие лоскута значительно облегчается и является более предпочтительным, если ширина кожной и мышечной частей примерно равны.
Шаг 8. Необходимо четко визуализировать ворота перед тем как отсечь верхний полюс лоскута.
Шаг 9. Ранее наложенные узловые швы, фиксирующие кожную подушку к мышце для защиты перфорантных сосудов от разрыва, снимают только после окончательной фиксации лоскута в реципиентном ложе. Если сосудистая ножка не выделялась до уровня подлопаточной артерии и вены, для анастомоза необходимо использовать большую из двух конкомитантных вен.
