Сейчас мы подробно поговорим о том, какие вообще существуют эндопротезы тазобедренного сустава, и попытаемся дать ответ на непростой вопрос: «Какой эндопротез тазобедренного сустава самый лучший?».
В современном мире ответ почти на любой вопрос можно найти в интернете, и многие люди, подходя к ответственному решению об эндопротезировании тазобедренного сустава, пытаются самостоятельно найти в нем информацию о существующих типах, марках и моделях эндопротезов. Поэтому на консультациях очень часто мы, врачи, занимающиеся эндопротезированием, слышим от пациентов такие утверждения:
- «Я читал, что самый лучший эндопротез — керамический (с керамической парой трения)».
- «Цементный протез — это плохо, самый лучший — бесцементный».
- «Хорошие эндопротезы делают в Германии (Швейцарии, США, Великобритании и т. д.)».
Если бы все было так просто, то уже давно появился бы «немецкий керамический бесцементный эндопротез», который был бы самым лучшим, а все остальные прекратили бы свое существование.
Но, во-первых, самого лучшего эндопротеза не существует.
Во-вторых, существует много разных эндопротезов, и какие-то из них лучше, а другие… лучше в чем-то другом. При одном маленьком условии: если мы говорим об эндопротезах известных фирм-производителей с мировым именем.
Существуют более дорогие и более дешевые модели эндопротезов. Но это не означает, что дорогие модели лучше. Конечно, выпуская новую модель эндопротеза, фирма-производитель вынужденно делает ее дороже, чем предыдущие модели, ведь разработка нового имплантата требует значительных денежных трат на исследовательскую работу, модернизацию производственных линий, маркетинг и т. д. Новые модели эндопротезов учитывают недостатки предыдущих поколений, и, вероятно, современные модели покажут себя более долговечными и надежными.
С другой стороны, нововведения в конструкциях эндопротезов не всегда оказываются благом. Здесь уместно упомянуть о фирме DePuy, принадлежащей концерну Johnson & Johnson. Эта всемирно известная фирма, существующая более 100 лет, выпустила новую чашку (вертлужный компонент) для эндопротезирования тазобедренного сустава под названием ASR в июле 2003 года. Однако, по данным регистра эндопротезирования Великобритании, оказалось, что эта чашка дает неприемлемо высокий процент неудовлетворительных исходов (около 4% установленных эндопротезов потребовали замены в течение 2 лет). Аналогичные результаты (3—8%) наблюдались и в других странах. В связи с этим в августе 2010 года фирма DePuy приняла решение об отзыве чашек ASR и прекратила их продажу. К этому моменту по всему миру уже было установлено около 93 тысяч таких чашек. При этом в протезах с чашкой ASR использовалась новая высокотехнологичная пара трения металл-металл.
И эта история с чашками ASR не единственная в своем роде. В середине 1990-х годов фирма 3M отзывала чашку Capital Hip. Такие ситуации подчеркивают честность и порядочность фирм-произво- дителей по отношению к своим клиентам (нашим пациентам). Здесь можно провести аналогию с автомобилями: всемирно признанные производители («Тойота», «Ниссан», «Мерседес-Бенц», «Мицубиси», «Форд» и т. д.) периодически отзывают свою продукцию из-за той или иной технологической недоработки, а местечковые автомобильные заводы, производящие некачественные автомобили, не делают такого никогда. А ведь от качества автомобиля зависят и безопасность и, порою, жизнь людей.
Так что новое — это не всегда самое лучшее. Опять же приведем в пример фирму DePuy, чтобы у читателя не возникло ощущения, что это «плохая» фирма. С 1986 года эта фирма выпускает ножку эндопротеза тазобедренного сустава Corail с гидроксиапатитовым покрытием. С тех пор установлено более 700 тысяч таких ножек в 75 странах, и они до сих пор пользуются популярностью у врачей, занимающихся эндопротезированием. По данным регистров Австралии и Великобритании, в 2010 году ножка Corail устанавливалась чаще, чем любая другая бесцементная ножка!
Однако технологический процесс не стоит на месте, и новые модели эндопротезов, учитывающие недостатки предыдущих, как правило, все-таки лучше.
В-третьих, гораздо более важно качество операции, а не то, насколько «крутой» или «дорогой» эндопротез будет выбран. К сожалению, некорректная установка не спасет «самый лучший» эндопротез, а правильно установленный в ходе операции «эндопротез-середнячок» уверенно и без проблем может прослужить многие десятилетия. Так что главное, как бы банально это ни звучало, — руки хирурга. Однако у опытного, много оперирующего хирурга со временем появляются свои предпочтения в выборе
тех или иных моделей эндопротеза тазобедренного сустава. Например, у фирмы Zimmer есть чашка Trilogy, а у DePuy — чашка Pinnacle. Технологически и внешне эти чашки очень похожи, но различия все же есть, в частности различается диаметр трех отверстий для винтов. У чашки Trilogy диаметр отверстий меньше, а у Pinnacle — больше. С одной стороны, чем меньше площадь отверстий для винтов, тем лучше: ведь возрастает площадь контакта чашки с костью; но с другой стороны, маленькие отверстия Trilogy не позволяют увидеть, села ли чашка на дно вертлужной впадины до конца или еще остался промежуток. В связи с этим хирурги, предпочитающие чашку Pinnacle с более широкими отверстиями, говорят: «Я уверен в этой чашке: ее можно контролировать и быть уверенным, что она на дне». Впрочем, опытные хирурги при установке чашки контролируют глубину ее посадки не только глазом, но даже на слух: звук при забивании чашки изменяется, когда она садится на дно вертлужной впадины. Таких особенностей при установке чашки, ножки, вкладыша, головки насчитываются десятки, и все они влияют на качество установки эндопротеза. Так что еще раз повторим банальное правило: залог успеха — хирург, а не эндопротез. Хороший хирург сам подберет вам правильную модель эндопротеза или предложит разумные альтернативы там, где они возможны. Не нужно заниматься поиском лучшего эндопротеза — займитесь поиском лучшего хирурга!
В-четвертых, если существует много разных моделей эндопротезов, значит, это кому-нибудь нужно. Кому-то лучше всего подойдет один эндопротез, а кому- то — другой. Так что разумнее всего оставить выбор модели эндопротеза профессионалу. Но как его найти? Есть хорошая пословица: «Качество игры гроссмейстера зависит от количества сыгранных партий». Действительно, как правило, лучше оперирует тот хирург, который оперирует много. Считаются опытными пожилые хирурги, и это правильно, но возраст хирурга не всегда указывает на его большой опыт в какой-то конкретной операции. В нашей стране много тридцатилетних хирургов, которые ежедневно оперируют по 3—5 тазобедренных суставов, накапливая в своем активе по нескольку сотен эндопротезирований в год, что является прекрасным показателем по мировым меркам: в мире считается опытным хирург, который выполняет более 50 эндопротезирований тазобедренного сустава в год. Если ежегодное число операций меньше, то такого хирурга будут считать «вечно обучающимся» вне зависимости от того, сколько ему лет: 30, 40, 50, 60 или даже 70.
Когда на международных конференциях мы общаемся с зарубежными коллегами и говорим им о том, что в нашей стране существует несколько центров, где выполняют больше одной тысячи эндопротезирований в год, то у многих из них на лицах появляется искреннее удивление и уважение. Ведь в подавляющем большинстве европейских и американских клиник ежегодно выполняется по 200—300 эндопротезирований. Такая уникальная ситуация сложилась в России благодаря системе высокотехнологичной медицинской помощи, когда эндопротезирование, финансируемое федеральным бюджетом, сосредоточено в нескольких клиниках, центрах травматологии и ортопедии. Так что во многом уже следует признать неверным и устаревшим утверждение о том, что хорошие хирурги — за границей. В России много своих талантливых хирургов, обладающих порой много большим опытом, чем зарубежные коллеги.
Этого нельзя сказать о самих эндопротезах. К сожалению, отечественные технологии и ряд других, порой непреодолимых, факторов не позволяют добиться того качества эндопротезов и инструментов, которые нужны пациенту и его хирургу. Так что в выборе самого эндопротеза на сегодняшний день и на ближайшие несколько лет придется доверять только иностранным производителям.
Но вернемся к выбору своего хирурга. Мы выяснили, что надо искать того хирурга, который оперирует много. Но бывает так, что даже много оперирующий хирург не стремится изучать современные научные публикации по эндопротезированию тазобедренного сустава, не интересуется опытом коллег и работает «по накатанной», не стремясь совершенствоваться. Несомненно, труд таких хирургов помогает многим и многим пациентам, но все же это не самые лучшие и надежные врачи.
Есть еще один нюанс. Результат эндопротезирования определяется не только качеством самой операции, но и соблюдением правил реабилитации. После операции у пациента всегда возникают те или иные вопросы. Сколько времени может держаться высокая температура? Когда можно водить машину? Когда можно пойти в баню? И т. д. Представьте, что вам достался «хирург-бука», который, прекрасно оперируя, не любит отвечать на вопросы пациента, отмахиваясь или отвечая неполно. На эти и многие другие вопросы можно найти ответы на нашем сайте, но не все ситуации однотипны, и максимально точный и правильный совет может дать только лечащий врач, причем чаще всего для этого требуется очная консультация.
Итак, выбирать нужно не эндопротез, а хирурга. Но и узнать о том, какие бывают эндопротезы и чем они отличаются друг от друга, лишним не будет.
Фирмы-производители
Как мы уже говорили, доверять следует производителям с мировым именем, давней историей, обширными производственными и научными ресурсами и большими объемами продаж. Перечислим международные компании, производящие наиболее качественные эндопротезы тазобедренного сустава и представленные на российском рынке: это Zimmer («Зиммер»); DePuy, Johnson & Johnson («ДеПью», принадлежит концерну «Джонсон энд Джонсон»); Stryker («Страйкер»); Smith & Nephew («Смит энд Нефью»); Biomet («Байомет»); Aesculap, B. Braun («Эскулап», отделение компании «Би Браун»). Каждая из этих компаний является международной, и нельзя сказать, что какая-то из них немецкая, английская или американская. Почти все они имеют заводы в разных странах, а штаб-квартиры, как правило, расположены в США. В крупных российских городах обычно есть представители всех перечисленных компаний. Существует и ряд других известных и уважаемых компаний (DJO Global, Waldemar LINK, Exactech, Sulzer Medica, Wright Medical Group, Сeraver, Implantcast), но они или не представлены в России, или не имеют здесь развитой дистрибьюторской сети.
В настоящее время эндопротезы ведущих западных производителей практически не отличаются друг от друга по соотношению цены и качества, так что выбор производителя эндопротеза тазобедренного сустава разумно предоставить хирургу. Для эндопротезирования нужно не просто несколько «коробочек» с имплантатами, а полный набор имплантатов различных типоразмеров, качественные инструменты для установки эндопротеза, медицинские дрели и ряд расходных материалов, которые без проблем должны поставляться представителем фирмы — производителя эндопротезов.
Между тем, представители фирм есть не во всех городах России, поэтому просить хирурга, например, в Вологде, о том, чтобы он установил вам протез исключительно определенной фирмы, не всегда разумно: в этом городе может не оказаться представителя именно этой фирмы, а транспортировка оборудования из другого города будет сопряжена с излишними тратами и риском неполной комплектации. Хирурги сами знают, какая фирма обеспечивает качественные поставки в их городе, и сами предложат вам оптимальный вариант.
Попытки пациента самостоятельно найти эндопротез «получше и подешевле» заведомо бессмысленны, поскольку, повторимся, для эндопротезирования нужен не только сам эндопротез, но и набор специальных инструментов, которые зачастую размещаются в 3—8 ящиках! На рис. 10 показан пример такого набора: посмотрите, как много требуется инструментов.

В последние годы появилось много новых фирм в Индии, на Тайване, в Китае (например, тайваньская компания United Orthopedic Corporation), которые выпускают клоны эндопротезов ведущих мировых производителей. Пока отношение к их продукции настороженное; впрочем, учитывая промышленные возможности этих стран, не исключено, что в обозримом будущем они займут значительное место на мировом рынке эндопротезов тазобедренного сустава.
Что такое эндопротез тазобедренного сустава?
Итак, выбор эндопротеза не так прост, и лучше оставить его врачу. Однако эндопротезирование — очень ответственный шаг, поэтому вам тоже стоит кое-что знать об эндопротезах.
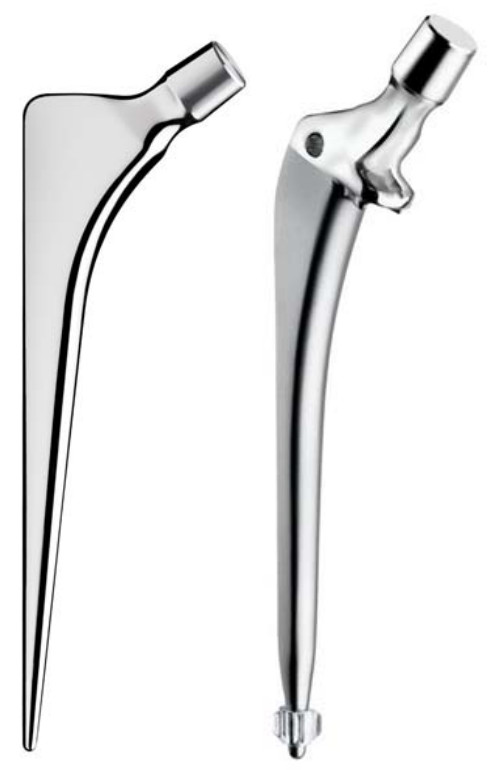
Классический тотальный эндопротез состоит из ножки, чашки и головки. Самый распространенный вид эндопротезирования — это тотальное, или двухполюсное, эндопротезирование тазобедренного сустава (рис. 11). В ходе этой операции головку и шейку бедренной кости, а также вертлужную впадину тазовой кости заменяют на искусственные. Компоненты эндопротеза могут фиксироваться за счет вколачивания в кость во время операции — это так называемая бесцементная фиксация, или плотная посадка (некоторые врачи называют ее английским термином «пресс-фит»). Впоследствии кость прорастает в пористую поверхность или специальные борозды эндопротеза. Чашка эндопротеза (тазовый компонент, замещающий вертлужную впадину) при бесцементной фиксации также имеет пористое покрытие для последующего прорастания кости. Чашка может дополнительно фиксироваться винтами. Некоторые модели эндопротезов, например, уже упомянутая нами ножка Corail фирмы DePuy, покрыты гидроксиапатитом, который облегчает врастание кости.
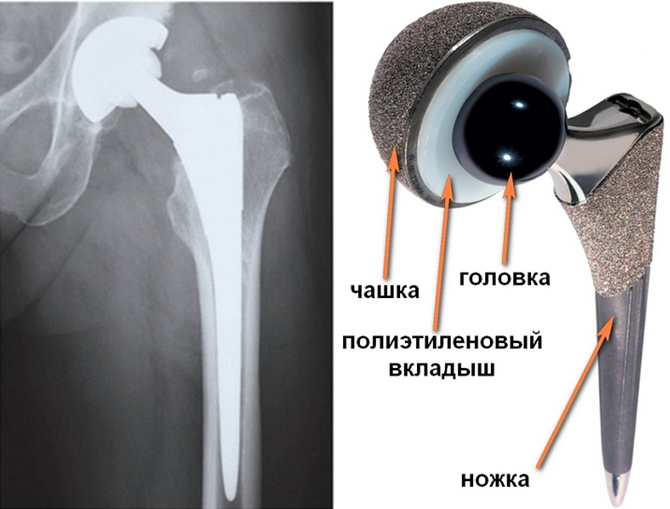
Бесцементные эндопротезы более предпочтительны для молодых пациентов: они хорошо фиксируются благодаря высокой плотности костной ткани у молодых, а если истечет срок их службы, то их будет проще заменить, чем цементные эндопротезы. Подробнее о плюсах и минусах цементных и бесцементных эндопротезов мы поговорим в главе 3.
У пожилых пациентов, особенно с переломами шейки бедренной кости, чаще используют цементные эндопротезы (рис. 12); они крепятся с помощью особого полимерного цемента, который обеспечивает быструю и надежную фиксацию даже при сниженной прочности и плотности костей, то есть при остеопорозе, который часто встречается у таких пациентов. Однако если состояние кости у пожилого пациента хорошее, а сопутствующие заболевания не опасны, то возможна установка и бесцементного эндопротеза.
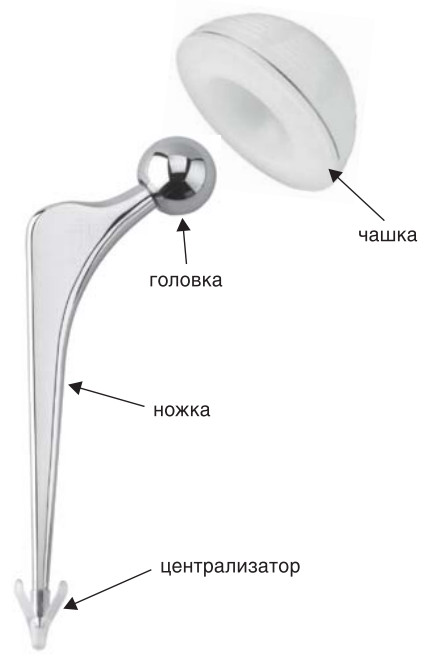
Ножка эндопротеза
Итак, начнем с ножки (бедренного компонента) эндопротеза тазобедренного сустава, то есть той его части, которая вставляется в канал бедренной кости.
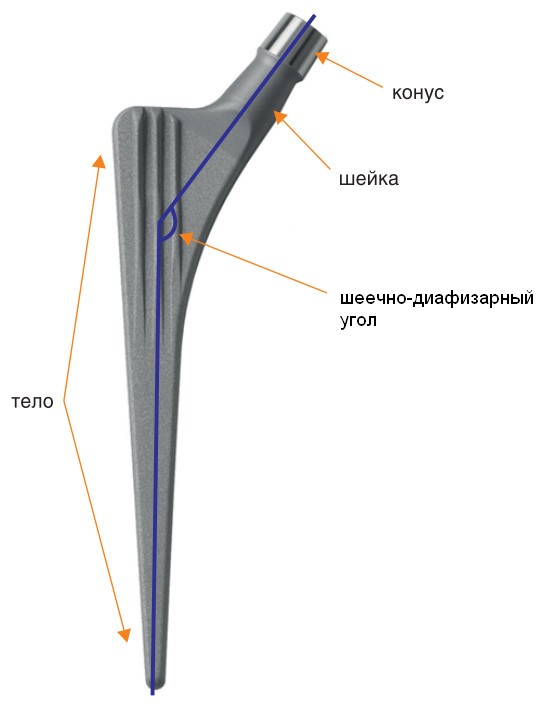
Ножка эндопротеза тазобедренного сустава, как правило, монолитная (цельная), но бывают и модульные (сборные) ножки. Ножка состоит из тела, которое входит в канал бедренной кости, шейки и конуса, на который надевается головка (рис. 13). Угол, под которым соединяются шейка и тело, называют шеечно-диафи- зарным углом. Как правило, он составляет 135°, но бывают ножки с углом в 125° и 145°.
К основным характеристикам ножек эндопротезов тазобедренного сустава относятся:
- тип фиксации (цементная или бесцементная);
- покрытие ножки;
- форма ножки;
- шеечно-диафизарный угол и офсет.
Вы заметили, что мы пропустили такой параметр, как материал, из которого изготовлена ножка? Странно, ведь именно это обычно интересует пациентов и их родственников; они постоянно спрашивают: «Из чего сделана ножка? Какой металл? Какой сплав? Она титановая или железная?». На самом деле материал (сплав), из которого изготовлена ножка эндопротеза тазобедренного сустава, вызывает наименьшее число вопросов среди хирургов, инженеров и ученых, а вот другие параметры — те, что мы перечислили, — вызывают порой жаркие споры. Но все же, из чего изготовлена ножка?
Материал, из которого делается ножка эндопротеза тазобедренного сустава, с одной стороны, должен быть достаточно прочным, чтобы не сломаться, с другой стороны — эластичным, то есть способным деформироваться при нагрузке (для бесцементных ножек модуль упругости должен быть максимально близким к модулю упругости самой кости), а с третьей стороны, материал должен быть инертным, то есть не отторгаться организмом и хорошо срастаться с костью (этот параметр важен для бесцементных ножек).
Цементные ножки (например, CPT фирмы Zimmer) изготавливаются из кобальт-хромового или кобальт-хром-молибденового сплава. Эти сплавы пришли на смену стали, поскольку стальные ножки показали себя слишком хрупкими: так, стальная ножка Exeter фирмы Stryker ломалась в 3% случаев (из 433 ножек, установленных с 1970 по 1975 год, сломалось 13).
Бесцементные ножки делают из сплавов на основе титана, который обладает прекрасной биосовместимостью (то есть не отторгается организмом). В 1960-1970-х годах использовался цельный литой титан, однако он оказался не очень прочным и был слабее кованых изделий из кобальт-хромового сплава. Позже ножки стали делать из кованого титан-алюминий-ванадиевого сплава, а потом — из титан-алюминий-ниобиевого сплава.
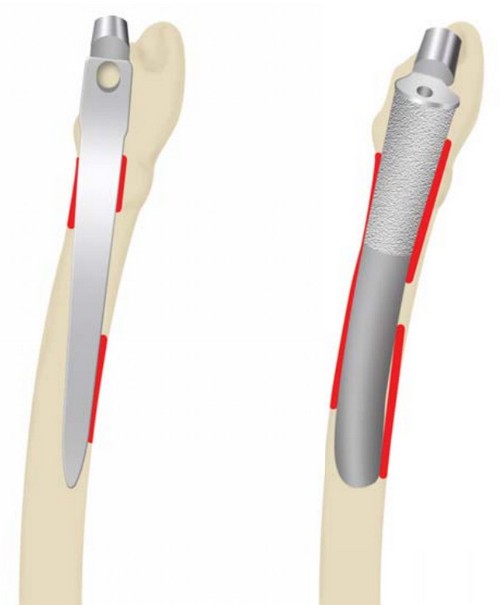
Тип фиксации ножки. Принципиальное отличие цементных моделей эндопротезов от бесцементных заключается в принципе их фиксации в кости (рис. 14). Бесцементные ножки имеют шероховатую поверхность, которая позволяет кости врастать в ножку. Они устанавливаются в кость методом плотной посадки (пресс-фит), то есть вколачиваются в канал бедренной кости после того, как его форма будет адаптирована под форму ножки специальными рашпилями. Цементные эндопротезы фиксируются в кости специальным полимерным цементом, обычно изготовленным из полиметилметакрилата.
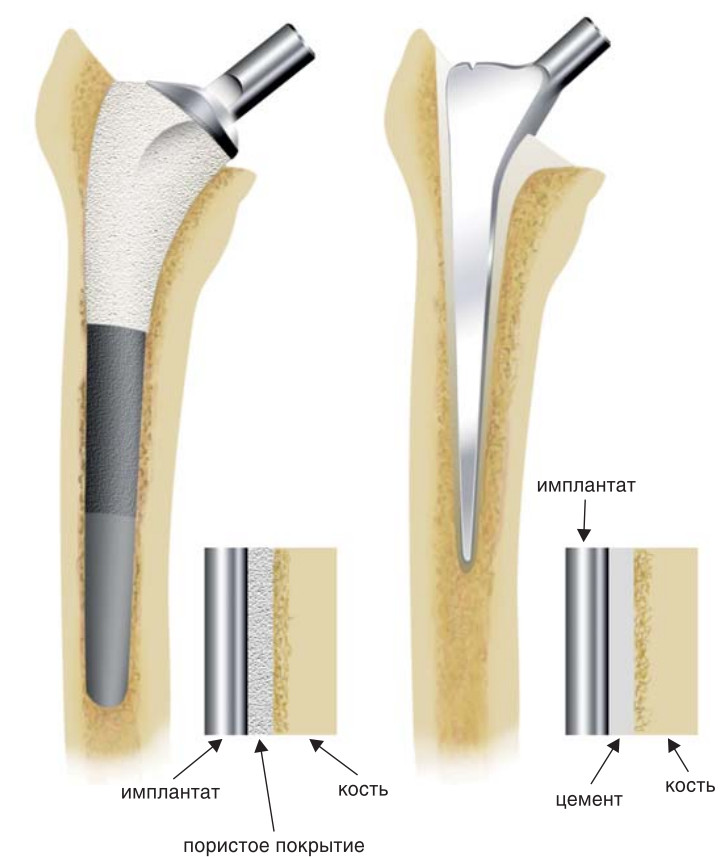
Покрытие ножки. Цементные ножки не контактируют непосредственно с костью, а крепятся в цементе. Соответственно, кость в цементную ножку не врастает. Поверхность цементной ножки гладкая, для того чтобы хорошо сцепляться с цементом и не разрушать его. В подавляющем большинстве случаев поверхность цементной ножки полированная или, реже, сатинированная (рис. 15). Полированные цементные ножки дороже, но значимой практической разницы между полированной и сатинированной поверхностью нет.
Поверхность бесцементных ножек — очень важный вопрос: ведь именно характеристики покрытия будут во многом определять врастание кости и, следовательно, надежность и долговечность ножки эндопротеза. Поверхность бесце- ментой ножки эндопротеза тазобедренного сустава может быть покрыта специальными веществами, облегчающими врастание кости, а может быть шероховатой, с микропорами (этот эффект создают спрессованные шарики, проволока, плазменное титановое напыление, трабекулярный металл). Иногда поверхность ножки и шероховатая, и покрыта специальными веществами.
Технологический процесс создания поверхности бесцементного компонента эндопротеза очень сложен и трудоемок, и каждая из ведущих фирм-производителей эндопротезов тазобедренного сустава имеет свои запатентованные технологии, которые постоянно совершенствуются.
Среди веществ, которыми покрывают ножку для облегчения врастания кости, в подавляющем большинстве случаев используют гидроксиапатит (гидрокси- фосфат кальция). «Золотой стандарт» ножки с гидроксиапатитовым покрытием — ножка Corail фирмы DePuy концерна Johnson & Johnson (рис. 16). Эту ножку ортопеды иногда называют «невестой» за красивый белый цвет.

Как мы уже отмечали, шероховатая поверхность ножки, облегчающая врастание кости, может быть получена различными способами: за счет спрессованных шариков, проволоки, плазменного титанового напыления или трабекулярного металла. Шероховатая поверхность может покрывать всю ножку или только ее верхнюю часть (рис. 17).

Вы можете заметить, что одни ножки на рис. 17 имеют «воротничок» (выступ в основании шейки), а другие нет. Этот воротничок делают для того, чтобы добавить ножке еще одну точку фиксации при опоре на кость, но технически в ходе операции воротничок чаще оказывается бесполезным, поэтому в последние годы большинство ножек выпускаются без него.
Все описанные варианты покрытия ножки эндопротеза тазобедренного сустава касаются микроструктуры, но часто производители дополняют ножку специальными выступами, ребрами, арками и прочими геометрическими «украшениями», которые служат не для того, чтобы облегчать врастание кости, а для более прочной первичной фиксации ножки в канале бедренной кости (рис. 18).

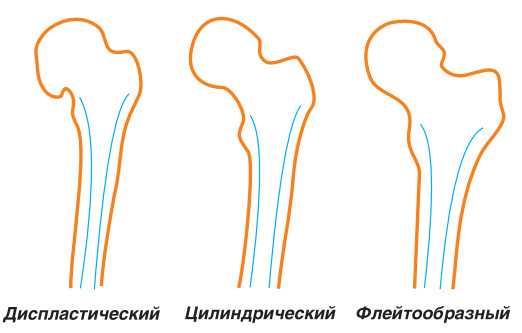
Форма ножки. Итак, мы уже незаметно начали разговор о форме ножки. Каковы требования к ней? Казалось бы, все просто: форма ножки должна максимально соответствовать форме канала бедренной кости, и тогда все будет хорошо. Но дело обстоит сложнее: поскольку все люди разные, одинаковых каналов бедренной кости не существует — можно лишь выделить основные их варианты (рис. 19). Как несложно догадаться, уже по одной этой причине не может быть единственной ножки, которая была бы самой лучшей для всех пациентов.
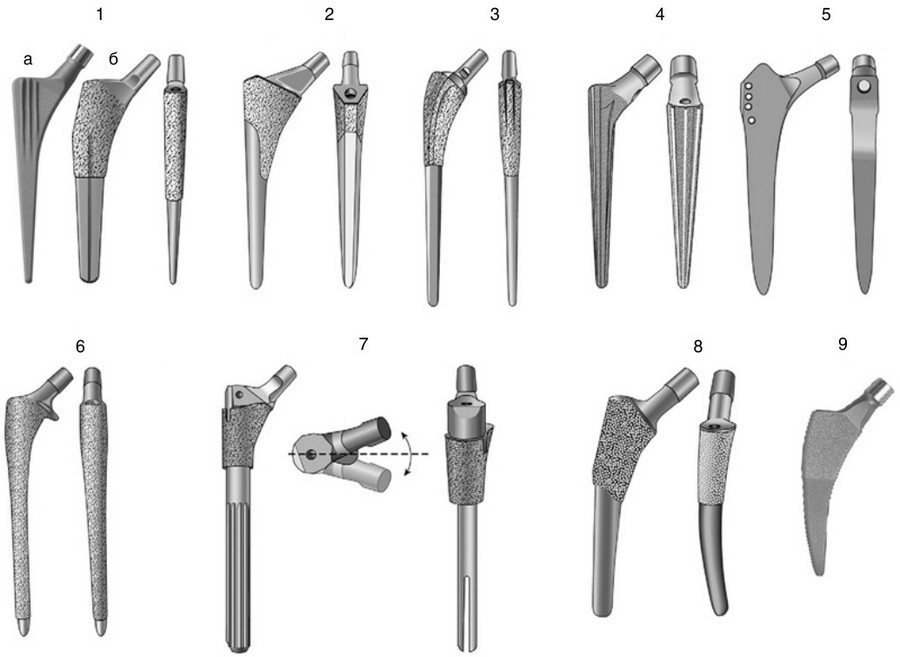
Существуют три основные формы ножки эндопротезов тазобедренного сустава (рис. 20): расширяющаяся вверх (например, ножка Alloclassic фирмы Zimmer), прямая (с прямым наружным краем, например ножка VerSys или Spotorno фирмы Zimmer) и изогнутая (например, ножка Fitmore фирмы Zimmer или ножка Corail фирмы DePuy). Каждая из этих форм соответствует определенным вариантам формы канала бедренной кости, имеет свои плюсы и минусы, свои тонкости установки, и обсуждать эти особенности интересно, пожалуй, только профессионалам.

Есть еще один важный параметр формы ножки: это поперечное сечение. В поперечном сечении ножка бывает круглой или четырехугольной. В последнее время наблюдается тенденция к сглаживанию углов четырехугольных ножек. Казалось бы, оптимальной будет ножка круглого сечения, ведь сам канал кости круглый. Однако не все так просто. Во-первых, канал бедренной кости изогнут. Во-вторых, из-за неодинаковой эластичности кости в верхней и в нижней ее части основная нагрузка при использовании ножки круглого сечения будет приходиться на нижнюю часть кости, а верхняя часть кости из-за недостаточной нагрузки будет постепенно рассасываться (врачи называют такой эффект стресс-шилдингом). Идеальная ножка эндопротеза тазобедренного сустава должна обеспечивать равномерный переход нагрузки на кость не только по окружности канала, но и в верхней и нижней части. Четырехугольные ножки и ножки со скругленными углами фиксируются в трех точках в изогнутом канале бедренной кости (см. левую часть рис. 25), а круглые ножки стремятся фиксироваться в нижней части кости, но при этом они равномернее распределяют нагрузку по окружности. В целом выделяют ножки проксимальной, дистальной и смешанной фиксации, и ножки, которая бы распределяла нагрузку равномерно, не существует. Каждый вариант имеет своих сторонников среди хирургов, и каждый лагерь по-своему прав.
Особый вариант формы ножки — коническая. Примером такой ножки является ножка Wagner фирмы Zimmer (рис. 21).

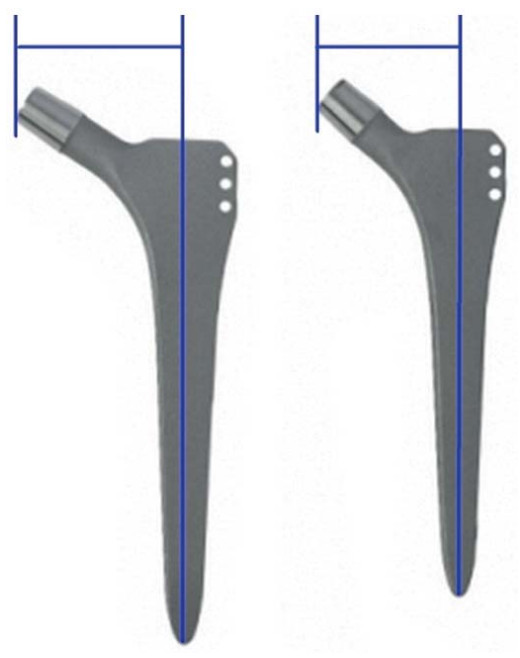
Шеечно-диафизарный угол и офсет. Один из параметров ножки эндопротеза тазобедренного сустава — это шеечно-диафизарный угол: он образован соединением шейки и тела ножки эндопротеза и обычно равен 135°, хотя выпускаются и ножки с углом 125° или 145° (рис. 22). Другой важный параметр эндопротеза тазобедренного сустава — офсет; это горизонтальное расстояние между вершиной конуса ножки и продольной осью тела ножки (рис. 23). Величина офсета зависит от длины шейки эндопротеза.

Для того чтобы шеечно-диафизарный угол и офсет соответствовали анатомическим особенностям тазобедренного сустава конкретного пациента, выпускают так называемые модульные ножки, которые состоят из двух соединяющихся угол и офсет соответствовали анатомическим особенностям тазобедренного сустава конкретного пациента, выпускают так называемые модульные ножки, которые состоят из двух соединяющихся частей: тела и шейки с конусом (рис. 24). Такая технология позволяет собрать по-настоящему индивидуальный эндопротез, но она не лишена недостатков. Во-первых, монолитная ножка прочнее, а соединение шейки с телом в модульной ножке — потенциально слабое место. Во-вторых, увеличение количества компонентов ведет к неизбежному удорожанию и так недешевого эндопротеза тазобедренного сустава.

Анатомические ножки. Бедренная кость, если посмотреть на нее сбоку, изогнута вперед, и, следовательно, канал внутри бедренной кости тоже изогнут. Напротив, ножки эндопротеза тазобедренного сустава, если смотреть на них сбоку, обычно прямые. Такое несоответствие приводит к тому, что ножка блокируется в канале бедренной кости в трех точках. Для того чтобы увеличить площадь контакта ножки со стенками канала бедренной кости, выпускают изогнутые анатомические ножки (рис. 25). Такие ножки не симметричны и имеют левый и правый варианты — соответственно для левого и правого тазобедренного сустава. Эта технология повышает стоимость эндопротеза: ведь производителям нужно вдвое увеличить количество рашпилей для обработки канала бедренной кости (отдельные рашпили для левой и правой бедренной кости). Стоит отметить, что исследования не подтвердили неоспоримого преимущества анатомических ножек, и поэтому в подавляющем большинстве случаев используются универсальные ножки, которые одинаково подходят как для левой, так и для правой ноги.
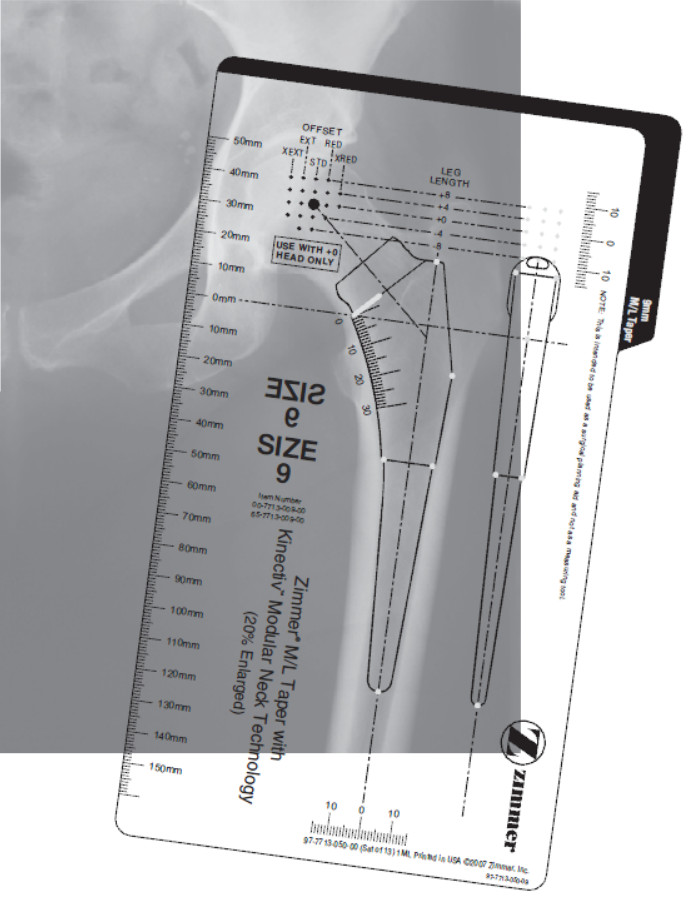
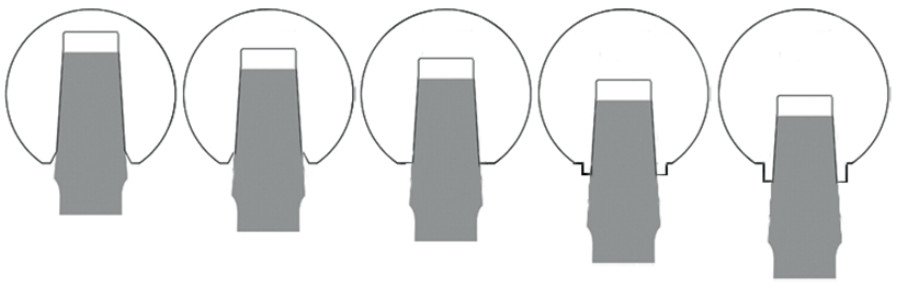
Завершая обзор бесцементных ножек эндопротеза тазобедренного сустава, отметим, что выделяют девять основных типов их формы (рис. 26). Хирург, планируя операцию эндопротезирования тазобедренного сустава, подбирает наиболее подходящую ножку по рентгенограмме, прикладывая к ней специальные шаблоны с контурами ножек различных типов и размеров (рис. 27). При этом учитываются многие дополнительные параметры: форма канала, имеющиеся деформации, выраженность остеопороза и т. д.
Поверхностное эндопротезирование
Существует особый вариант эндопротезирования тазобедренного сустава, который называется поверхностным эндопротезированием, или рисерфейсингом. При этом варианте шейку бедренной кости сохраняют, а обрабатывают только головку бедренной кости. Затем в шейку бедренной кости вставляется штифт, к которому монолитно прикреплена металлическая полусфера (рис. 28,29). Именно эта полусфера и вращается в чашке вертлужного компонента эндопротеза.

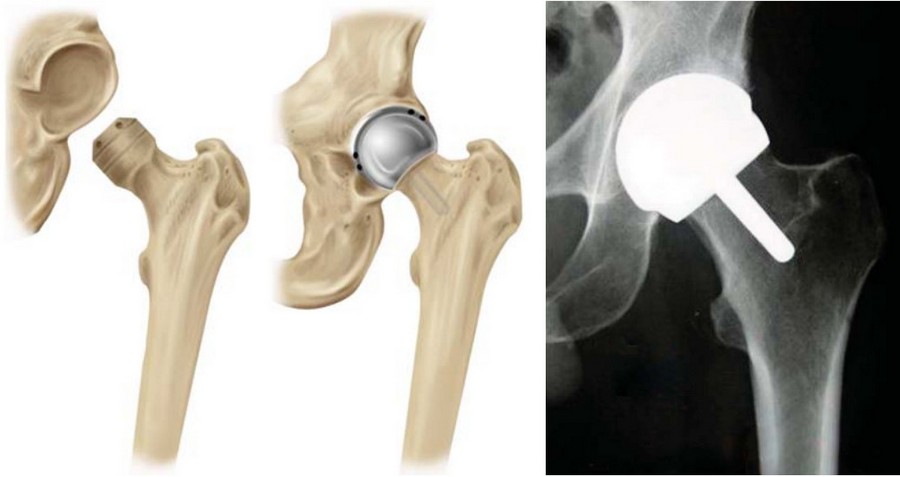
Идея поверхностного эндопротезирования достаточно заманчива — ведь при такой операции шейка бедренной кости сохраняется, и, когда срок службы эндопротеза истечет, его без особых проблем можно будет поменять на обычный тотальный эндопротез.Поверхностное эндопротезирование не ново: оно активно применялось еще в 1970-х годах, но несовершенство материалов, использовавшихся тогда для изготовления эндопротезов, часто приводило к неудовлетворительным результатам — поверхностные эндопротезы достаточно быстро расшатывались и служили гораздо меньше времени, чем тотальные эндопротезы. Современные поверхностные эндопротезы уже способны конкурировать с традиционными тотальными эндопротезами почти на равных. К тому же у поверхностных эндопротезов есть существенное преимущество перед тотальными: при их установке в меньшей степени меняется структура бедренной кости, поэтому меньше риск того, что верхняя ее часть будет рассасываться из-за недостаточной нагрузки (то есть меньше риск стресс-шилдинга). Другое потенциальное преимущество поверхностного эндопротеза состоит в том, что он более точно воспроизводит нормальную анатомию тазобедренного сустава, и поэтому при использовании такого эндопротеза меньше риск вывиха, а мышцы, окружающие протезированный сустав, будут работать эффективнее.
Однако поверхностный эндопротез подходит не всем. Его нельзя использовать, если имеются значительная деформация шейки или тела бедренной кости, кисты в шейке бедренной кости или остеопороз. В исследованиях наблюдался достаточно высокий процент неудач (раннее расшатывание поверхностного эндопротеза с необходимостью его замены) у женщин, при ожирении, а также в тех случаях, когда поводом к эндопротезированию был артрит (ревматоидный и т. д.) или асептический некроз головки бедренной кости. Таким пациентам лучше устанавливать традиционный тотальный эндопротез тазобедренного сустава. В остальных случаях поверхностное эндопротезирование — вполне разумная альтернатива классическому тотальному эндопротезированию.Согласно данным американских и западноевропейских исследований, в среднем 90% поверхностных эндопротезов тазобедренного сустава служат пациентам более 10 лет (у женщин, при ожирении или ревматоидном артрите — меньше). Однако надо понимать, что в США и западноевропейских странах система эндопротезирования налажена очень хорошо, а у нас многие больные ходят, что называется, до последнего, пока тазобедренный сустав не разрушается настолько, что его поверхностное эндопротезирование становится уже технически невозможно.
Мегапротезирование
При заболеваниях, поражающих всю верхнюю часть бедренной кости (например, при опухолях бедра) проводится мегапротезирование, для которого применяются сложные модульные ножки (рис. 30). Такие ножки могут состоять из многих частей и быть очень длинными.

Чашка эндопротеза
Чашка эндопротеза тазобедренного сустава (его вертлужный компонент) имеет полусферическую форму. После обработки вертлужной впадины тазовой кости специальными фрезами чашка крепится в ней цементным или бесцементным способом. Соответственно, чашки бывают цементные и бесцементные.
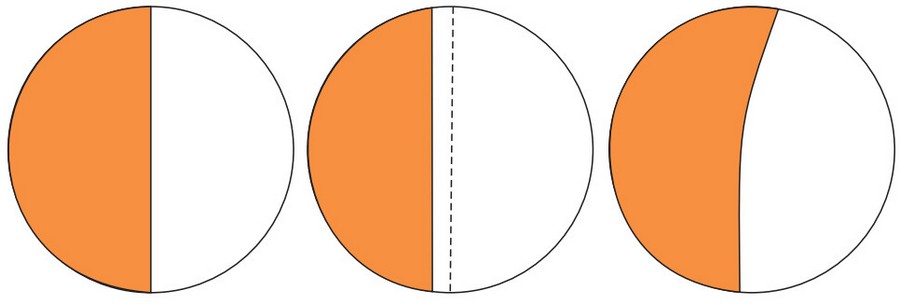
По своей форме чашки бывают полусферическими и низкопрофильными (рис. 31). Отличает их глубина: полусферические чашки в соответствии со своим названием имеют форму полусферы, а низкопрофильные — несколько более мелкие. Низкопрофильные чашки дают большую амплитуду движений, но, с другой стороны, из-за меньшей высоты своих «бортиков» предрасполагают к вывихам бедра. Для того чтобы уменьшить вероятность вывиха, то есть выскакивания головки эндопротеза из чашки, по ее сторонам иногда делают увеличенные края — козырьки, которые располагают в тех местах, где может произойти вывих (сверху и чуть сзади, см. рис. 31).
Цементные чашкиЦементные чашки делают из так называемого химически сшитого полиэтилена. Это, конечно, не тот полиэтилен, из которого делают пакеты или упаковку в супермаркете. Полиэтилен, используемый для изготовления цементных чашек, имеет очень высокую молекулярную массу, которая в 4—75 раз превышает молекулярную массу обычного полиэтилена. Более того, молекулы сшитого полиэтилена соединены между собой перекрестными связями. В этом полиэтилене отсутствуют низкомолекулярные примеси. По сути, медицинский высокомолекулярный полиэтилен (а тем более ультравысокомолекулярный полиэтилен) представляет собой абсолютно новый, отличающийся от обычного полиэтилена и очень дорогой материал. Высокомолекулярный полиэтилен стал использоваться в эндопротезировании с 1962 года благодаря титаническому труду гениального английского ортопеда сэра Джона Чарнли. В 2005—2006 годах для изготовления эндопротезов начали использовать ультравысокомолекулярный полиэтилен, поэтому их долговечность скорее всего увеличится.
Внешняя сторона цементной чашки имеет ступеньки или зубчики, которые увеличивают прочность фиксации чашки в цементе. Внутренняя сторона чашки, в которой и происходит движение головки эндопротеза, имеет правильную гладкую полусферическую форму (рис. 32). Диаметр внутренней части чашки должен точно соответствовать диаметру головки. Чаще всего используются диаметры 28 мм и 32 мм, но иногда встречаются диаметры 22 мм и 26 мм.

Цементные полиэтиленовые чашки рентгенпрозрачны, то есть невидимы на рентгенограммах. Для того чтобы на рентгенограммах можно было оценивать положение чашки, в нее на заводе вставляют один или два металлических маркера, которые хорошо видны на рентгенограммах (рис. 33).
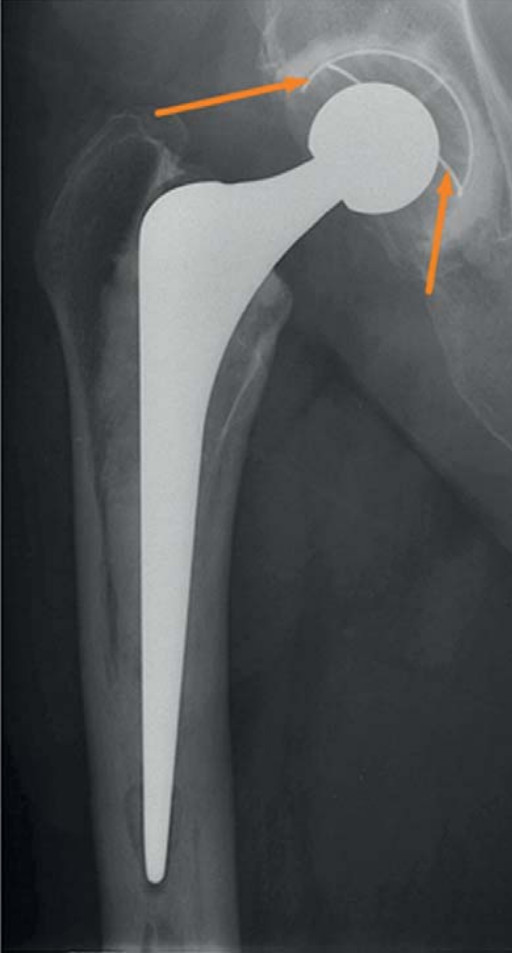
Цементные чашки могут быть низко- профильными или полусферическими и могут иметь козырек, препятствующий вывихам головки (рис. 34).

Бесцементные чашкиБесцементные чашки, точно так же как и бесцементные ножки, устанавливаются в предварительно обработанной сферическими фрезами вертлужной впадине методом плотной посадки (пресс-фит).
Чашки изготавливают из титан-алюминий-ванадиевого или титан-алюминий-ниобиево го сплава. Наружная поверхность чашки, контактирующая с костью, имеет пористое покрытие из спрессованных шариков, проволоки или трабекулярного металла (рис. 35). В отличие от бесцементных ножек чашки не подвергаются пескоструйной обработке — для прочной фиксации чашке нужна более «грубая» поверхность.

Как легко заметить на рис. 35, бесцементные чашки могут иметь разное количество отверстий. Некоторые вообще лишены отверстий, у большинства моделей три отверстия, а иногда отверстий столько, что чашки похожи на дуршлаг. Зачем нужны эти отверстия? Чем больше площадь пористого покрытия чашки, тем больше площадь контакта с костью, а значит, когда впоследствии кость врастет в покрытие чашки, то фиксация будет более прочной. Поэтому, казалось бы, предпочтительны чашки без отверстий, так как у них площадь пористого покрытия максимальна. Но, с другой стороны, если чашка лишена отверстий, то хирург, устанавливающий ее методом плотной посадки (пресс-фит), должен действовать почти наугад: ведь он не видит, погрузил ли он чашку до конца или между костью и чашкой еще остался промежуток. Опытные хирурги при забивании чашки молотком ориентируются на звук — при достижении чашкой самого дна впадины звук ударов меняется. Однако такое изменение звука не всегда различимо, что может быть обусловлено состоянием кости (выраженность склероза, наличие кист и т. д.). В таком случае хирургу бывает необходимо заглянуть в отверстие чашки, через которое можно четко увидеть, «села» ли чашка на дно или нужно продолжать ее вколачивать.
Кроме того, иногда склероз вертлужной впадины бывает столь сильно выражен, что, несмотря даже на самое современное покрытие с высоким коэффициентом трения, фиксация чашки может показаться хирургу недостаточной, и тогда через отверстия в чашке можно ввести один или два дополнительных винта, которые усилят фиксацию. Именно поэтому больше всего распространены чашки с тремя отверстиями. Эти отверстия направлены вверх и чуть назад — в этом месте кость под вертлужной впадиной наиболее массивна, и там нет важных кровеносных сосудов, что делает введение винтов безопасным.
При дефектах или переломах вертлужной впадины может потребоваться чашка с отверстиями по всем сторонам.Некоторые чашки имеют специальные зубчики, которые при забивании чашки усиливают стабильность и снижают риск проворачивания чашки при последующей нагрузке (рис. 36).

Некоторые чашки в принципе не могут иметь отверстий, например чашка M2a-Magnum фирмы Biomet. Дело в том, что после установки классической бесцементной чашки в нее вставляется специальный вкладыш, внутри которого и будет происходить вращение головки эндопротеза тазобедренного сустава (полиэтиленовые бесцементные чашки не имеют вкладыша — головка вращается в самой чашке). Вкладыш, внутри которого есть гладкая поверхность для вращения чашки, изготавливают из высокомолекулярного полиэтилена, металла или керамики — именно этот материал будет определять пару трения, и позже мы поговорим об этом подробнее. Вкладыш имеет определенную толщину, которая влияет на диаметр головки: чем больше толщина вкладыша, тем меньше возможный диаметр головки. В этом недостаток вкладыша: большой диаметр головки дает большую стабильность и большую амплитуду движений. Поэтому некоторые чашки не имеют вкладыша, а головка вращается непосредственно по внутренней полированной поверхности чашки. К такому типу как раз и относится чашка M2a-Magnum фирмы Biomet (рис. 37). Благодаря «безвкладышной» технологии можно применять головки диаметром 44—66 мм (тогда как обычные головки эндопротезов имеют диаметр 28 или 32 мм, редко — 36 мм). Эта технология используется и некоторыми другими фирмами.

В тех случаях, когда вертлужная впадина нестандартна или когда у нее отсутствуют края, крыша или дно, могут потребоваться модульные чашки, повторяющие индивидуальную форму вертлужной впадины. В таких случаях стандартная чашка дополняется боковыми накладками из пористого тантала (трабекулярного металла). Эти накладки, которые еще называют аугментами (то есть укрепителями), располагают по бокам от чашки в тех местах, где отсутствует кость (рис. 38, 39).


Головка
Мы подошли к еще одному важному элементу эндопротеза тазобедренного сустава — паре трения. Внутрь чашки устанавливается вкладыш, а на конус ножки — головка. Головка вращается внутри вкладыша, и материал, из которого изготовлены головка и вкладыш, определяют пару трения.
Напомним, что некоторые чашки не имеют вкладыша — например, цементные чашки из высокомолекулярного полиэтилена или бесцементные чашки для головок с большим диаметром, о которых мы писали выше.
Как головка эндопротеза крепится на ножке
Итак, на ножку эндопротеза тазобедренного сустава насаживается головка. Фиксация головки осуществляется за счет того, что на ножке эндопротеза тазобедренного сустава есть конус, который вставляется в точно такой же по размерам конус внутри головки. Как правило, самый распространенный размер конуса — 12/14 мм, то есть диаметр 14 мм в основании и 12 мм на верхушке усеченного конуса (рис. 40).

Размер конуса головки до сотых долей миллиметра соответствует размеру конуса ножки, за счет чего головка садится на конус ножки как влитая. Более того, многие производители делают специальную микрорезьбу на поверхности конуса ножки, которая при насаживании головки загибается, и благодаря этому головка сидит на ножке эндопротеза очень прочно (рис. 41).

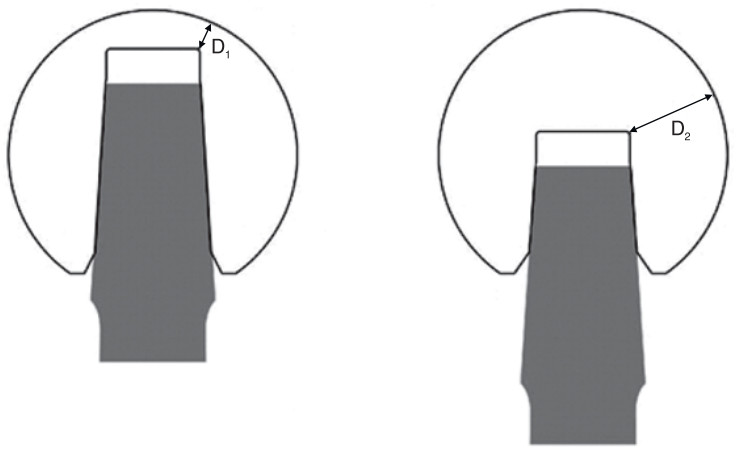
Головки различаются между собой глубиной посадки на ножку (рис. 42), благодаря чему хирург во время операции регулирует расстояние между телом ножки и чашкой. Чем короче головка (то есть чем больше глубина ее посадки), тем меньше ее толщина и, следовательно, запас прочности (рис. 43).
С другой стороны, «длинные» головки имеют «юбку», предназначенную для того, чтобы увеличить площадь контакта с конусом ножки (рис. 44). Эта юбка может ударяться о края вкладыша и чашки в крайних положениях эндопротеза.

Поверхность головок полируется, чтобы максимально уменьшить трение при движении.
Обычно головки имеют правильную сферическую форму, но бывают и исключения. Например, головка aSPHERE M-Spec фирмы DePuy имеет форму искривленной сферы, что, по данным производителя, позволяет уменьшить износ на 80%. Однако эта новая революционная технология пока еще не получила широкого признания.
Из чего делают головки
Материал, из которого изготавливается головка, должен соответствовать, во-первых, материалу, из которого сделана ножка, а во-вторых, материалу, из которого изготовлен вкладыш. Головки могут быть металлическими и керамическими.Металлические головки. Раньше головки делали из нержавеющей стали, но они были недостаточно прочными и сильно изнашивались (рис. 45). Помните, мы уже обсуждали, что и ножки раньше делали из нержавеющей стали? Сейчас головок из обычной нержавеющей стали уже не делают. Иногда в рекламных буклетах можно встретить головки из нержавеющей стали — например, «головка из нержавеющей стали» выпускается фирмой Zimmer. Но на самом деле это не нержавеющая сталь, а сплав Протасул, который состоит из железа, хрома, никеля, марганца, молибдена и ниобия.

Также производятся кобальт-хромовые и кобальт-хром-молибденовые головки и головки из сплавов титана. Как мы помним, многие ножки эндопротезов тазобедренного сустава делаются из сплавов титана. Головки из кобальт хромовых сплавов в месте контакта с конусом титанового эндопротеза подвергаются коррозии, а титановые головки (которые при контакте с титановой ножкой коррозии не подвергаются), к сожалению, очень сильно изнашивают вкладыш, так как титановые сплавы практически невозможно отполировать. Поэтому производители пошли по пути совершенствования кобальт-хромовых сплавов, сведя к минимуму коррозию в месте контакта с титановым конусом ножки, и титановые головки сейчас практически не используются.
Неизбежным недостатком металлических головок является то, что при трении они постепенно изнашиваются, а продукты трения в виде ионов металлов проникают в окружающие ткани (мышцы, связки, кость) и с током крови попадают в другие органы (почки, печень и др.). У пациентов, которым установлены эндопротезы с металлической головкой, в крови всегда обнаруживаются ионы металлов, из которых состоит головка, но их концентрация достаточно мала и не несет никакого вреда. Однако пропитывание ионами металлов мышц, окружающих тазобедренный сустав, представляет собой определенную проблему, и мы поговорим об этом позже.Безусловно, сплавы, использующиеся в производстве головок, постоянно совершенствуются, и ученые стараются сделать головки более долговечными, а продукты трения — менее токсичными. Например, в последнее время все большее распространение получают головки из циркониевых сплавов, которые обладают хорошей устойчивостью к трению, не разрушают вкладыши, меньше корродируют в месте контакта с конусом ножки, а продукты их износа малотоксичны (рис. 46). Однако не стоит думать, что с использованием циркониевых сплавов кобальт-хромовые головки должны уйти в историю. Например, фирма Zimmer постоянно совершенствует свои кобальт-хромовые сплавы (Протасул, Метасул, Трибосул), и они пользуются доверием хирургов во всем мире. Так же поступают и другие компании: например, фирма DePuy выпускает головки из современного и качественного сплава Ультамет.

Чаще всего, как мы уже отмечали, головки имеют диаметр 28 или 32 мм. Реже встречаются головки диаметром 22, 22,2 и 26 мм. Головки большего диаметра (36, 38, 44 мм и др.) дают большую амплитуду движений и увеличивают стабильность сустава, но такой диаметр приводит к уменьшению толщины вкладыша и, следовательно, запаса его долговечности. В связи с этим применение головок с большим диаметром многократно повышает требования к качеству материалов, из которых они изготовлены. Например, головки стандартных диаметров делают из одних сплавов, а большие головки — из других. Кроме того, головки большого диаметра менее равномерно распределяют нагрузку, но эти особенности слишком сложны — и интересны, пожалуй, только профессионалам.Керамические головки. Керамические головки, в отличие от металлических, гораздо меньше истираются при движении, а их продукты трения нетоксичны. Однако, к сожалению, этот материал достаточно дорог. Более того, производство керамических головок и вклады — шей очень сложно, и поэтому практически все производители эндопротезов не выпускают керамические головки и вкладыши самостоятельно, а закупают их у фирмы CeramTec, медицинское подразделение которой выпускает керамические компоненты эндопротезов с 1974 года. Керамические головки изготавливаются на основе оксида алюминия или циркония или на основе смеси оксидов этих металлов. Этот материал тоже постоянно совершенствуется, и с 1974 года фирма CeramTec уже поменяла три поколения керамических компонентов, а сейчас она выпускает компоненты из керамики четвертого поколения Biolox delta (рис. 47).
Пожалуй, у керамических головок только два недостатка. Во-первых, керамика — потенциально хрупкий материал и может расколоться при установке компонентов эндопротеза или при падении, прыжке и т. д. Однако на практике такое случается крайне редко: риск перелома головки составляет около 1%, причем это данные по керамике третьего поколения, а керамика четвертого поколения Biolox delta более прочная и случаи раскалывания таких головок описываются совсем редко, — и это при том, что во всем мире к началу 2012 года было установлено уже более 600 тысяч эндопротезов тазобедренного сустава, содержащих компоненты из керамики Biolox delta!
Во-вторых, керамические головки могут скрипеть при движении, особенно если они используются вместе с керамическим вкладышем. Иногда этот скрип даже слышен окружающим, но, к счастью, в большинстве случаев керамика бесшумна.
Керамические компоненты других производителей, на наш взгляд, не заслуживают доверия, но, возможно, в будущем ситуация изменится.Керамические головки, точно так же как и металлические головки, могут быть разного диаметра: 28, 32, 36, 40 мм и др. (рис. 48). Как и у металлической головки, у керамической головки есть внутри полый конус, которым головка насаживается на конус ножки эндопротеза, — и разная величина этого конуса позволяет регулировать глубину посадки головки. Внутренняя часть конуса головки может иметь металлическую вставку (рис. 49).


Вкладыш
Вкладыш, внутри которого происходит вращение головки эндопротеза, вставляется в чашку. Вкладыши бывают полиэтиленовые, металлические и керамические. Напомним, что цементные чашки, изготовленные из полиэтилена, не имеют вкладыша. Вкладыш вставляется в чашку на операции и блокируется в ней. Как мы уже упоминали, керамические компоненты могут раскалываться, поэтому некоторые производители выпускают моноблочные чашки, в которых керамический вкладыш вставляется в чашку на заводе, и хирург не боится расколоть его при установке в ходе операции.Полиэтиленовые вкладыши, точно так же как и полиэтиленовые цементные чашки, сделаны из высокомолекулярного химически сшитого полиэтилена. Когда мы говорили о цементных чашках, то упоминали, что они могут иметь козырек, препятствующий вывихам головки эндопротеза тазобедренного сустава. Точно так же и полиэтиленовые вкладыши для бесцементных чашек могут иметь козырьки, которые устанавливаются обычно сверху и чуть сзади (рис. 50).

Керамические и металлические вкладыши, более устойчивые к истиранию, как правило, имеют меньшую толщину. Следовательно, они используются с головками большого диаметра (32, 36, 38 мм), которые более стабильны, и поэтому такие вкладыши не имеют козырька.Качественный эндопротез тазобедренного сустава — недешевое изделие, и, естественно, производители стараются уменьшить стоимость своей продукции. Но экономия не может идти в ущерб качеству. Выход из такой непростой ситуации — в унификации компонентов. Например, к одной и той же бесцементной чашке эндопротеза тазобедренного сустава выпускаются одновременно и полиэтиленовые, и металлические и керамические вкладыши (рис. 51, 52).


Изредка встречаются и комбинированные вкладыши, например металл-полиэтиленовые и керамика-полиэтиленовые (рис. 53). Как правило, с помощью такой «сэндвичной» структуры вкладыша производители пытаются улучшить амортизационные свойства или усилить соединение компонентов. В настоящее время это направление практически не развивается.
Комбинация материалов головки и вкладыша определяет пару трения. У цементных эндопротезов пара трения всегда металл—полиэтилен (металлическая головка и полиэтиленовый вкладыш), а в бесцементных эндопротезах пары трения могут быть разными (рис. 54, табл. 1).

Таблица 1. Сравнение пар трения эндопротезов тазобедренного сустава
| Преимущества | Недостатки |
Керамика-керамика | Низкая стоимость Материал продолжает совершенствоваться Самый распространенный вариант пары трения Очень перспективен ультравысокомолекулярный полиэтилен Допускает широкий угол наклона чашки | Относительно небольшой диаметр головки — до 32 мм Относительно легко стирается Продукты трения умеренно токсичны |
Металл-металл | Высокая износостойкость Можно использовать головки большого диаметра — 36 мм и более (как следствие — большая амплитуда движений и стабильность) Сплавы продолжают совершенствоваться | Высокая стоимость Высокая локальная токсичность продуктов трения (главный недостаток) Пара чувствительна к ориентации чашки: наклон должен быть не более 50° |
Керамика-керамика | Крайне высокая износостойкость Можно использовать головки большого диаметра Продукты трения нетоксичны | Высокая стоимость Может скрипеть Может расколоться |
Все пары трения, которые используются в современном эндопротезировании тазобедренного сустава, очень износостойки. Теоретически вкладыш из высокомолекулярного полиэтилена, контактирующий с металлической головкой, может служить 40—45 лет! Скорость износа высокомолекулярного полиэтилена составляет 0,2 мм в год, и если вкладыш имеет толщину 8—9 мм, то его как раз хватит на 40—45 лет. Логично, что более толстый вкладыш прослужит дольше. Однако чем толще вкладыш, тем меньше должен быть диаметр головки эндопротеза (поэтому, например, с полиэтиленовыми вкладышами используются головки диаметром 28 и 32 мм), а чем меньше диаметр головки, тем меньше амплитуда движений в суставе и тем он менее стабилен. Но и тут не все однозначно: головки разного диаметра по-разному распределяют действующие на них силы. Современные полиэтиленовые вкладыши и головки диаметром 28 и 32 мм при правильной установке эндопротеза могут давать прекрасную амплитуду движений и стабильность. Поэтому не нужно слепо стремиться к головкам большого диаметра (36 мм и более).
Скорость износа пары трения керамика-полиэтилен составляет 0,1 мм в год, поэтому вкладыша толщиной 8-9 мм хватит уже на 80-90 лет!
Скорость износа пар трения металлметалл, керамика—керамика или керамика-металл еще меньше, и теоретически такие протезы еще более долговечны.
Казалось бы, по этому параметру любого эндопротеза хватит на всю оставшуюся жизнь — ведь большинству людей, которым выполняется эндопротезирование тазобедренного сустава, больше сорока лет. Но не все так просто. Ключевую роль в долговечности эндопротеза чаще играет не износ вкладыша или головки (хотя операции по замене головки и вкладыша из-за износа тоже выполняются), а стабильность ножки или чашки. Дело в том, что продукты трения не исчезают в никуда: они могут раздражать кость и мышцы, всасываться в кровь и оказывать местное
(только рядом с эндопротезом) или системное (по всему организму) токсическое действие.
Продукты трения высокомолекулярного полиэтилена не всасываются в кровь, а раздражают кость, что может привести к расшатыванию ножки или чашки эндопротеза. Для того чтобы уменьшить токсическое действие этих веществ на кость, в последнее время полиэтилен стали «пропитывать» витамином E, обладающим свойствами антиоксиданта. Мы надеемся, что эта технология окажется эффективной. Скапливаясь в окружающих мышцах, продукты трения полиэтиленового вкладыша могут вызывать образование болезненных псевдоопухолей, но, к счастью, при использовании современного высокомолекулярного полиэтилена это осложнение практически не встречается.Продукты трения металла меньше раздражают кость, но они активно накапливаются в окружающих мышцах и всасываются в кровь. Псевдоопухоли окружающих мышц при использовании пары трения металл-металл встречаются намного чаще, чем у пары трения металл—полиэтилен. Точная частота развития этого осложнения неизвестна, но, по всей видимости, ее можно оценить в 1—2%. Распространение ионов металлов с током крови по внутренним органам обнаруживается только лабораторными анализами и не опасно для здоровых органов, но может усугубить их поражение при наличии сопутствующих заболеваний. Пару трения металл—металл также следует с осторожностью использовать в тех случаях, когда планируется беременность, поскольку ионы металлов могут проникать в пуповинную кровь.
Продукты трения керамики практически нетоксичны.Отметим еще один интересный факт. Английская королева Елизавета II перенесла эндопротезирование тазобедренного сустава в 95 лет, и пара трения в ее эндопротезе — металл—полиэтилен. Это, конечно, не означает, что металл—полиэтилен — самая лучшая пара трения, но многим «специалистам», безосновательно критикующим такую компоновку, стоит задуматься. А пациентам не стоит думать о том, что металл—полиэтилен — дешево и плохо.
Какая пара трения эндопротеза тазобедренного сустава подойдет мне?
Металл—полиэтилен. Подходит как мужчинам, так и женщинам, планирующим вести умеренный образ жизни без занятий спортом. Общепризнанно, что эта пара трения может безопасно использоваться у людей старшей и, возможно, средней возрастных групп, однако в точности возрастной критерий не определен. Многие считают, что эта пара трения оправдана у людей старше 60 лет, но во многих странах ее используют и у людей 40—60 лет. Продукты износа не всасываются в кровь и не оказывают вредного системного действия, а могут действовать только местно, нарушая прочность кости вокруг эндопротеза и, теоретически, способствуя расшатыванию ножки (реже — чашки). Технологии изготовления чашек из высокомолекулярного полиэтилена совершенствуются, и современные материалы обладают гораздо большей износоустойчивостью и меньшей токсичностью продуктов трения.
При использовании этой пары трения мы рекомендуем ежегодно делать рентгеновские снимки, чтобы оценивать степень износа вкладыша.
Металл—металл. Больше подходит мужчинам с высоким уровнем физических нагрузок, например если после операции планируется вести особенно активный образ жизни, когда нужна большая амплитуда движений. Меньше подходит женщинам (причины, по которым эта пара трения у женщин менее надежна, пока не до конца ясны). Мы не рекомендуем эту пару трения, если после операции планируется беременность. Есть свидетельства того, что ионы металлов проникают в плод (их концентрация в крови плода повышается на 15%) и, возможно, неблагоприятно влияют на его развитие. Убедительных доказательств вреда для ребенка нет — по крайней мере, не было показано, что у детей, чьим матерям было выполнено эндопротезирование тазобедренного сустава с парой трения металл—металл, чаще нарушено развитие или имеются болезни. Но это может быть обусловлено статистической ошибкой из-за относительно небольшого количества таких операций в прошлом, а поскольку сейчас эта пара трения используется все чаще, лучше пока относиться к ней с настороженностью.
Керамика—керамика. Подходит, пожалуй, пациентам всех возрастов. Из-за высокой стоимости не всегда целесообразна: зачастую многим пациентам будет абсолютно достаточно более дешевых пар трения. Однако у некоторых фирм пара трения керамика—керамика стоит дешевле пары металл—металл.Остальные варианты пар трения (керамика—полиэтилен, керамика—металл) сочетают в себе достоинства и, увы, недостатки вышеописанных пар.
Cтатья предназначена исключительно для всестороннего информирования о заболевании и о тактике лечения. Помните, что самолечение может навредить Вашему здоровью. Обратитесь к врачу.

